Uw vaatchirurg heeft vastgesteld dat u een afwijking van de grote lichaamsslagader (aorta) hebt. Meestal betreft dit een aneurysma (verwijding). Binnenkort wordt afwijking via een operatie in het UMC Utrecht behandeld. Uw vaatchirurg heeft u verteld hoe de gang van zaken rond de operatie is. De opnameduur rondom deze operatie is gemiddeld 2 dagen.
Om u voor te bereiden op wat komen gaat, geven wij in deze folder een algemeen beeld van de gebeurtenissen rondom uw vaatoperatie. Diverse factoren kunnen de gang van zaken echter beïnvloeden, waardoor van de beschreven procedures moet worden afgeweken. De medewerkers van ons ziekenhuis lichten u ook steeds mondeling in over wat er gaat gebeuren.
Verwijding van de grote lichaamsslagader uitklapper, klik om te openen
Een thoracaal aneurysma van de aorta (TAA) is een verwijding van de grote lichaamsslagader. Een aneurysma wordt meestal veroorzaakt door slagaderverkalking (atherosclerose) en door een verandering in de bindweefsels van de vaatwand. De slagaders verliezen hun elasticiteit, de wand wordt stug en er ontstaan zwakke plekken in de vaatwand Hierdoor kan een aneurysma ontstaan.
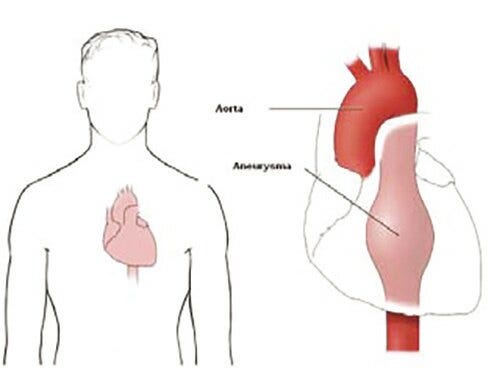
Op de plaats van de verwijding (het aneurysma) is de vaatwand uitgerekt en dunner geworden. In deze zwakke plek van de vaatwand kan een scheur ontstaan met als gevolg een levensbedreigende bloeding. Hoe groter het aneurysma, des te groter het risico op een scheur (ruptuur).
Een aneurysma van de thoracale aorta geeft in principe geen klachten. Een enkele keer veroorzaakt het aneurysma vage rugklachten. Dit kan betekenen dat het aneurysma dreigt te scheuren.
Het verouderingsproces van slagaders komt vrijwel bij iedereen al na het twintigste levensjaar op gang. De snelheid van het verouderingsproces hangt af van de aanwezigheid van risicofactoren. Een risicofactor is een factor die de kans groter maakt dat iemand een bepaalde ziekte zal krijgen; of dat (bij iemand die de ziekte al heeft) die ziekte verergert.
De volgende risicofactoren spelen een rol bij het proces van slagaderverkalking:
- Roken
- Verhoogde bloeddruk (hypertensie)
- Overgewicht en te weinig bewegen
- Te hoog cholesterolgehalte
- Hart- en vaatziekten in de familie
- Suikerziekte (diabetes mellitus)
Ook na de operatie is het van belang om rekening te houden met deze risicofactoren. Bovengenoemde risicofactoren kunnen het proces van slagaderverkalking versnellen. De behandeling van deze risicofactoren vertraagt het proces van slagaderverkalking.
Ga samen met u behandelaar of huisarts na in hoeverre de aanwezige risicofactoren nog behandeld moeten worden.
Onderzoek
Naar aanleiding van uw klachten besluit de vaatchirurg één of meerdere van de volgende diagnostische onderzoeken te laten verrichten. Het kan gaan om een CT-scan of een MR-onderzoek. Bij het maken van de afspraak krijgt u aanvullende informatie over het onderzoek mee.
Behandelmogelijkheden
De arts zal bij u via de liesslagader een prothese in de grote lichaamsslagader plaatsen. Er bestaan 2 methoden om een aorta afwijking te behandelen; de klassieke operatie en de endovasculaire procedure. Bij een afwijking in de borstkas (thoracaal) wordt deze endovasculaire operatie een T-EVAR genoemd. EVAR staat voor Endo Vasculaire Aorta Reparatie. Bij u blijkt een TEVAR mogelijk. Dit bespreekt de vaatchirurg met u.
In deze folder wordt de TEVAR operatie besproken.
Reden voor een operatie uitklapper, klik om te openen
De kans op scheuren van het aneurysma neemt toe met de grootte van het aneurysma. Bij een aneurysma groter dan 5.5 centimeter bij mannen en 5 cm bij vrouwen wordt een operatie overwogen.
Het advies om over te gaan tot een behandeling komt niet alleen van uw eigen vaatchirurg maar is besproken in een multidisciplinair overleg. Indien het daar nog niet besproken is zal het daar ten allen tijde nog passeren “ter controle” van de indicatie en technische mogelijkheden.
Uw arts bespreekt altijd persoonlijk met u (en uw familie) de risico's. Alleen dan kunt u een bewuste keuze maken. De beslissing om u te laten opereren hoeft u overigens niet in één dag te nemen. Soms kan het goed zijn nog eens te overleggen met uw partner, kinderen en/of huisarts.
Ook heeft u natuurlijk rechts op het advies van een andere arts (“second opinion”).
De operatie
Tijdens de TEVAR-operatie wordt een endoprothese of ‘stentgraft’ via de liesslagader in de grote lichaamsslagader geplaatst. In plaats van het openen van de borstkas hoeft alleen 1 of beide liesslagaders aangeprikt te worden.
Nadat de liesslagader is aangeprikt wordt via de liesslagader de stent opgeschoven tot in de grote lichaamsslagader. De stent wordt op de juiste positie geplaatst. Door de stent te ontplooien, wordt de stent met bevestigingshaakjes tegen de vaatwand geduwd.
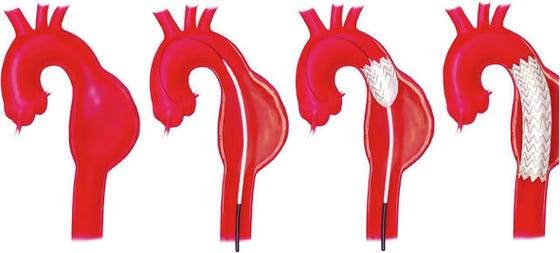
De operatie duurt ongeveer 1,5 uur.
In zeer zeldzame gevallen kan het voorkomen, dat het plaatsen van de prothese via de liesslagader niet goed lukt.
Mogelijke complicaties
Iedere operatie brengt bepaalde risico's met zich mee. Om deze te verkleinen, wordt u voorafgaand aan de operatie uitvoerig onderzocht en worden voorzorgsmaatregelen getroffen.
Complicaties die bij elke operatie kunnen voorkomen zijn
- Wondinfecties
- Trombose (stolling van het bloed)
- Bloedingen
- Beschadiging van organen of zenuwen
Een longontsteking of een hartinfarct komen na een operatie vaker voor dan normaal. Door de aandacht die erop is gericht om deze complicaties te voorkomen is de kans hierop gering.
Het is onvermijdelijk dat bij een operatie gevoelszenuwtjes in de huid doorgesneden worden. Dit kan een doof gevoel geven in de buurt van het operatielitteken in de liezen. Meestal wordt dit gevoel normaal na enkele maanden.
Complicaties die speciaal bij dit type vaatoperatie kunnen voorkomen:
- De meest voorkomende complicatie is dat de ‘closure devices’ niet goed werken (meestal door aanwezigheid van slagaderverkalking). In dat geval moet je liesslagader door de vaatchirurg middels hechtingen gesloten worden. Hiertoe moet de kleine incisie (vaak <2 cm) in de liesregio verlengd worden tot 5 á 10 cm.
- Na het plaatsen van een stent graft kan er soms nog lekkage van bloed zijn langs de stent graft in het 'oude' aneurysma. Deze lekkage (endoleak) kan na een paar weken verdwenen zijn. Als dit niet het geval is en het aneurysma neemt ook nog in omvang toe, dan kan het noodzakelijk zijn dat u nog een keer geopereerd moet worden. De vaatchirurg bespreekt met u dan de mogelijkheden tot behandelen.
- Tijdens de operatie wordt gebruik gemaakt van contrastvloeistof. Contrastvloeistof wordt door de nieren uitgescheiden. De nieren kunnen door het gebruik van contrastvloeistof tijdelijk beschadigd raken. Dit wordt na de operatie gecontroleerd.
- Ook is er door de operaties een kleine kans op een dwarslaesie. In de grote lichaamsslagader zitten ook slagaders die het ruggenmerg van bloed voorzien. Deze zijn te klein om te kunnen sparen en daar wordt de stentgraft dus voorgeplaatst. Dit houdt in dat het ruggenmerg minder bloed krijgt. Soms kan dit leiden tot een situatie waarin er te weinig bloed bij het ruggenmerg komt, waardoor er een dwarslaesie kan ontstaan. Het risico hierop is afhankelijk van de benodigde lengte van de stentgraft en van de conditie van andere slagaders die het ruggenmerg van bloed voorzien. Om de kans op een dwarslaesie te verkleinen plaatsen we voor de operatie een drain in een ruimte bij het ruggenmerg, dit gebeurt door middel van een ruggenprik. Door middel van deze drain kan de druk in het ruggenmerg in de gaten gehouden worden tijdens en na de operatie. De druk in het ruggenmerg kan ook verlaagd worden door vocht te laten aflopen, daardoor kan er meer bloed naar het ruggenmerg stromen.
- Tijdens de operatie is er ook een kleine kans op een CVA of TIA. Catheters, voerdraden en soms de stentgraft worden tijdelijk in de aortaboog gelegd, waar ook de afgang van de halsslagaders is, die naar de hersenen gaan. Daardoor zou er een klein stolsel of kleine luchtbel in de halsslagaders kunnen komen welke dan een TIA of CVA kan veroorzaken.
Door gerichte preventieve maatregelen is de kans op deze complicaties klein (<5%). Bij de endovasculaire operatie, in vergelijking met de klassieke operatie, is de kans op complicaties kleiner en is het herstel korter.
Voor uw opname uitklapper, klik om te openen
Wachtlijst
Als de beslissing tot opereren genomen is, wordt u op de opnamelijst geplaatst. Hoe lang u moet wachten voor u geopereerd wordt, is afhankelijk van de mogelijkheden van het ziekenhuis en de medische noodzaak. Daarnaast is de operatie een grote operatie die belastend is voor het hart. Meestal wil de vaatchirurg en de anesthesist (narcotiseur) dat voor de operatie de conditie van uw hart door de cardioloog beoordeeld wordt. Afhankelijk van zijn bevindingen kan er nog verder onderzoek naar uw hart volgen voordat u op de wachtlijst komt.
Informatie over de wachttijd kunt u krijgen via het bureau opname:
Telefoonnummer 088 75 580 20 (maandag tot en met vrijdag van 9.00 - 12.00 uur en van 13.30 – 16.00 uur).
Hulp thuis
We raden u aan om vast vóór uw opname stil te staan bij de vraag of u na de operatie thuis voldoende opvang hebt. Na uw ontslag kunt weer veel dingen zelf doen, maar bij een aantal werkzaamheden heeft u hulp nodig. Dit betekent dat u de eerste zes weken na de operatie gedeeltelijk aangewezen bent op hulp van anderen. Wie kan er bijvoorbeeld de boodschappen voor u doen? Wie doet het (zware) huishoudelijke werk? U kunt hier het beste al vóór uw opname over nadenken en deze zaken regelen met familie en vrienden. De ervaring heeft geleerd dat het veel moeilijker is om oplossingen voor dergelijke problemen te vinden als u eenmaal in het ziekenhuis ligt. Bovendien geeft het een zekere rust als u weet dat alles straks goed geregeld is.
Hulpverlenende instanties
Als u tijdelijk huishoudelijke hulp nodig denkt te hebben na de operatie, win dan nu vast informatie in bij de instelling van gezinszorg in uw woonplaats. Zij kunnen u alles vertellen over de mogelijkheden en de kosten.
Voor mensen van 65 jaar en ouder is het in bepaalde situaties mogelijk om, tegen een relatief geringe vergoeding, te herstellen op de logeerafdeling van een verzorgingshuis. Mocht dat voor u een uitkomst zijn, neem dan vast telefonisch contact op met de leiding van het verzorgingshuis of met uw huisarts.
Poli preoperative screening (POS-poli)
Vóór de operatie krijgt u een schriftelijke uitnodiging voor het preoperatieve spreekuur van de anesthesie. Tijdens dit spreekuur ziet u een anesthesie-verpleegkundige, deze neemt met u een vragenlijst door. Als u medicijnen gebruikt dan willen we graag dat u deze meebrengt naar de poli preoperatieve screening.
Na het gesprek met de verpleegkundige bezoekt u de anesthesioloog. Hier wordt u onderzocht om een goed beeld van uw lichamelijke conditie te krijgen. Zo voorkomen we dat we vlak voor de operatie redenen vinden waarom u niet geopereerd kan worden. Het onderzoek bestaat uit het maken van een hartfilmpje (ECG) en bloed prikken. De anesthesist bepaalt ook of u ook nog door een andere specialist onderzocht moet worden om uw conditie verder in kaart te brengen. Het kan bijvoorbeeld zijn dat er voor u een afspraak bij de cardioloog of longarts wordt gemaakt.
Het is van belang dat u nuchter bent voordat u geopereerd wordt. Vaak betekent dit wel dat u enige tijd voor de ingreep nog iets mag drinken. Soms is een licht ontbijt toegestaan. Op de poli preoperatieve screening vertelt de anesthesioloog u precies wanneer u voor het laatst iets mag eten en drinken en wat dat dan mag zijn. Ook krijgt u meer informatie over de anesthesie die u krijgt tijdens de operatie.
Indien u een ruggenprik dient te krijgen, ter voorkoming van een dwarslaesie (zoals genoemd in 2.5), wordt deze op de preoperatieve screening door de anesthesioloog u nogmaals uitgelegd. De anesthesioloog is ook degene die de ruggenprik zal uitvoeren op de operatiekamer, voordat u in slaap wordt gemaakt.
Uw afspraak bij de preoperatieve screening duurt ongeveer één uur. U kunt dan tevens al uw vragen stellen. Schrijf uw vragen van tevoren op, zodat u ze niet vergeet.
De opname uitklapper, klik om te openen
Oproep
Uitzonderingen daar gelaten, wordt u 1-3 weken voor de geplande operatiedatum op de hoogte gesteld. Dit gebeurt telefonisch of schriftelijk. Wanneer u op de voorgestelde datum niet kan verzoeken wij u zo snel mogelijk contact op te nemen met het opname-bureau.
De opnamedag
U wordt meestal op de dag van opname zelf verwacht. Soms is er een reden dat u een dag voor de operatie in het ziekenhuis moet zijn. Op het afgesproken tijdstip meldt u zich op afdeling D4 Oost vaatchirurgie
Vervolgens hebt u een gesprek met een verpleegkundige, die u informatie geeft over de gang van zaken op de verpleegafdeling. Met de verpleegkundige spreekt u af wie de vaatchirurg na de operatie kan bellen met een eerste verslag van de bevindingen. De vaatchirurg ziet u op de operatiekamer voorafgaand aan de ingreep.
Tot aan de operatie wordt meerdere keren naar uw naam en geboortedatum gevraagd. Dit is om vergissingen te voorkomen en de veiligheid te vergroten.
Omdat u in een academisch ziekenhuis wordt behandeld, ziet u onder andere ook arts-assistenten (dokters in opleiding tot chirurg), physician assistants en co-assistenten (in opleiding tot arts) aan uw bed.
Onderzoeken
Op de dag van opname vinden vaak nog enkele onderzoeken plaats. Er wordt bloed bij u afgenomen voor laboratoriumonderzoek.
Wetenschappelijke studie
In ons (academisch) ziekenhuis vinden we wetenschappelijk onderzoek, ter bevordering van onze kennis en verbetering van de behandelingen, erg belangrijk. Ook uw medewerking voor deelname aan een wetenschappelijke studie zou gevraagd kunnen worden. Indien dit zo is zult u uitgebreide schriftelijke en mondelinge informatie krijgen, zodat u op basis daarvan de keuze kunt maken om wel of niet mee te doen aan een wetenschappelijke studie. U bent volstrekt vrij in uw keuze om wel of niet mee te doen aan een dergelijke studie. De kwaliteit van uw behandeling wordt uiteraard niet beïnvloed als u geen medewerking verleent.
Voorbereidingen op de operatie
De operatiedag
Enige tijd voordat u naar de operatiekamer gaat, wordt u voorbereid op de ingreep. Van de verpleging krijgt u speciale operatiekleding. Sieraden, prothesen en make-up dienen te worden verwijderd. Waardevolle spullen kunt u beter thuislaten of aan familie meegeven.
De operatie
De verpleegkundige of de collega’s van het vervoer brengen u vóór de operatie naar de voorbereidingsruimte (holding). Hier wordt u ontvangen door een recovery-verpleegkundige. Mogelijk krijgt u hier alvast een infuus.
Vanuit de holding wordt u naar de operatie-kamer gebracht. Hier ontmoet u de anesthesist, vaatchirurg/physician assistant en de operatie-assistenten.
Nadat nogmaals uw naam, geboortedatum en voorgenomen ingreep is gecontroleerd, wordt u in slaap gebracht en vindt de operatie plaats.
Na de operatie
Na de operatie zal uw contactpersoon door iemand van het operatieteam worden gebeld om door te geven hoe de operatie is verlopen. Na de operatie wordt u wakker op de uitslaapkamer (recovery) of op de Intensive Care. Naast een infuus heeft u dan ook een katheter in uw blaas, een extra infuus in de slagader in de pols en mogelijk een groot infuus in de hals. Daarnaast bent u op ‘bewakingsapparatuur’ aangesloten, om u goed in de gaten te kunnen houden. U zult in het begin wat slaperig zijn en soms misselijk van de narcose.
Waarschijnlijk bent u een nacht op de recovery of op de intensive care en gaat u de ochtend na de operatie terug naar uw eigen kamer op de verpleegafdeling. U mag dan weer uit bed en gewoon eten en drinken. In het begin ondervindt u hinder of pijn van het gebied rond en onder de lieswonden. U kunt hiervoor pijnstillers krijgen. De eventuele drain in het ruggenmerg wordt meestal de dag na de operatie verwijderd indien u geen uitval heeft van de benen.
De verpleegafdeling
De verpleegkundigen helpen u in het begin met wat u zelf nog niet kunt doen. Langzaam maar zeker zult u steeds minder hulp nodig hebben.
De verpleegkundigen zullen u stimuleren om steeds meer zelf te gaan doen, zoals wassen en aankleden. Zo wordt de overgang van het ziekenhuis naar huis zo klein mogelijk. Overdag komt de zaalarts informeren hoe het met u gaat (in het weekend de dienstdoende arts). En zal samen met u kijken of ontslag uit het ziekenhuis al haalbaar is.
Polikliniek
Na 6 weken wordt er een CT-scan gemaakt waarna u wordt gebeld voor de uitslag Daarna wordt er 1 keer per jaar een CT scan verricht. Het gespecialiseerde behandelteam rondom deze operaties bestaat uit een vaatchirurg, verpleegkundig specialist en physician assistant. Aangezien patiënten die aan de grote lichaamsslagader geopereerd zijn allen levenslange controles houden, is het voor de vaatchirurgen onmogelijk om deze patiënten allemaal jaarlijks persoonlijk zelf te zien. Het kan dus zijn dat u bij een verpleegkundig specialist of physician assistant komt. De controle onderzoeken die gemaakt worden, zijn wel altijd door een vaatchirurg bekeken.
Ontslag en nazorg uitklapper, klik om te openen
Bloedverdunning
De bloedverdunners die u thuis gebruikt kunt u na de operatie meestal gewoon door gebruiken.
Als u zover hersteld bent dat u weer grotendeels voor uzelf kunt zorgen, bepalen de verpleegkundigen en de arts in overleg met u wanneer u weer naar huis gaat. Dat is meestal 1 of 2 dagen na de operatie.
U mag in principe alles weer doen, afhankelijk van hoe u zich voelt. Voordat u het ziekenhuis verlaat, hebt u nog een gesprek met een verpleegkundige. Zij geeft adviezen voor als u weer thuis bent. Ook willen wij graag van u horen hoe u de opname hebt ervaren.
Bovendien krijgt u de volgende papieren mee naar huis:
- Een afspraak voor controle op de polikliniek
- Een afspraak voor een CT-scan
- Indien u Sintrom® of Marcoumar® gebruikt: een afspraak voor de trombosedienst
- Recepten voor eventueel nieuw gestarte medicijnen
- De medicijnen die u heeft meegenomen toen u werd opgenomen
Voeding
U hoeft in principe geen speciaal dieet te volgen. Wel is het belangrijk dat u gezond eet.
Herstel
Houdt u er rekening mee dat de operatie uw lichaam verzwakt heeft. Het kan nog enkele weken tot maanden duren voordat u zich weer de helemaal goed voelt. Ook kan het zo zijn dat u gedurende 1-2 weken koorts houd. Dat hangt samen met dit type operatie en komt meestal niet door een infectie.
Gezonde leefstijl
Het is altijd van belang gezond te leven. Hiermee kunt u het terugkomen van de ziekte op de geopereerde of op een andere plaats zoveel mogelijk voorkomen.
Waar u op moet letten bij een gezonde leefstijl:
- Niet roken
- Overgewicht voorkomen
- Gezond en gevarieerd eten
- Zo ontspannen mogelijk leven
- Voldoende lichaamsbeweging
- Niet meer dan 2 glazen alcohol per dag drinken
Adressen (patiënten )verenigingen uitklapper, klik om te openen
Vereniging van vaatpatiënten
Harteraad behartigt de belangen van vaatpatiënten bij onder andere de zorgverzekeraars en geeft advies en voorlichting.
www.harteraad.nl
Vragen
Hebt u na het lezen van deze folder nog vragen, stel deze dan gerust aan uw behandelend arts of verpleegkundige.
Contact uitklapper, klik om te openen
Als u een afspraak wilt maken op de polikliniek Hart- en vaatcentrum, hebt u een verwijzing nodig van de huisarts of specialist.
Polikliniek Vaatchirurgie
De polikliniek is op werkdagen bereikbaar van 08.30 tot 16.00 uur.
