Uw arts heeft met u besproken dat u een gecombineerde behandeling krijgt met radiotherapie en chemotherapie. Dit noemen we chemoradiatie. In deze folder leest u wat u kunt verwachten tijdens deze periode van behandeling. Voor informatie over het glioblastoom verwijzen we naar de folder ‘glioom’.
Doel van chemoradiatie uitklapper, klik om te openen
Het is helaas niet mogelijk om definitief te genezen van een glioblastoom. De behandeling van een glioblastoom is gericht op langdurig remmen van tumorgroei met een goede kwaliteit van leven. Helaas is het niet altijd mogelijk om al aanwezige neurologische klachten met de behandeling weg te nemen. Wel is het vaak mogelijk om nieuwe neurologische klachten te voorkomen.
De behandeling bestaat uit bestraling (radiotherapie) en inname van medicijnen die de celdeling remmen (chemotherapie).
Met bestraling kunnen tumorcellen zo beschadigd worden dat ze niet meer verder kunnen delen en afsterven. Chemotherapie zorgt ervoor dat de tumorcellen zich niet meer kunnen delen.
Bij chemotherapie worden alle delende cellen getroffen, ook gezonde cellen. Chemotherapie brengt meer schade toe aan tumorcellen dan aan gezonde cellen. Dat komt doordat tumorcellen meer bezig zijn met deling. De gewone cellen herstellen zich na de behandeling. De chemotherapie versterkt de werking van de bestraling.
Behandeling in 2 fasen uitklapper, klik om te openen
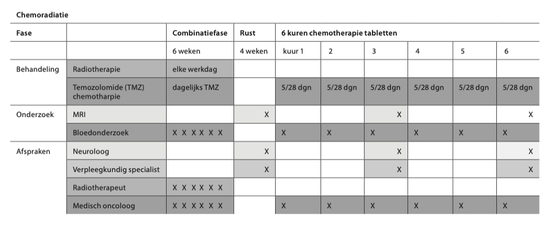
Na de operatie bestaat uw behandeling uit 2 fasen:
- Chemoradiatie (radiotherapie in combinatie met chemotherapie)
- 6 weken - Postradiatie fase (fase na chemoradiatie)
- 6 kuren van 4 weken
Voorbereiding
Voor uw behandeling krijgt u voorlichting van uw behandelteam.
U heeft een eerste gesprek met de verpleegkundig specialist/physician assistant en aansluitend met de neuroloog en radiotherapeut.
Verder volgen nog enkele afspraken:
- U bezoekt enkele malen de polikliniek radiotherapie. Hier wordt een masker voor de bestraling gemaakt en u krijgt een CT-scan en een MRI-scan.
- U bezoekt het spreekuur van de internist-oncoloog of verpleegkundig specialist voor voorbereiding en voorlichting over de chemotherapie. Hier hoort ook een bloedonderzoek bij.
Fase 1: Chemoradiatie
Het eerste deel van de behandeling (‘chemoradiatie’) duurt 6 weken. In deze periode wordt u elke werkdag bestraald. Daarnaast neemt u dagelijks (dus ook in de weekenden en op feestdagen) chemotherapietabletten in, vanaf de eerste tot en met de laatste dag van de bestraling. De verpleegkundig specialist spreekt de innamevoorschriften in een (telefonisch) voorlichtingsgesprek met u door, voor u met de behandeling begint.
Controles tijdens de chemoradiatie
- U hebt wekelijks een afspraak met de radiotherapeut, gekoppeld aan de bestraling. De afspraak staat vermeld op de afsprakenlijst van de afdeling radiotherapie. Het doel van de afspraak is controle van bijwerkingen van de bestraling.
- U hebt wekelijks op dinsdag of vrijdag een afspraak met de internist-oncoloog of verpleegkundig specialist op de polikliniek oncologie, op B2. Voorafgaand aan deze controle moet u een bloedafname laten doen bij het polilaboratorium, receptie 25, loket 12. Dit doet u een half uur voor de afspraak. U heeft hiervoor een labformulier nodig. Het doel van de afspraak is controle van bijwerkingen van de chemotherapie, controle van de bloeduitslagen en ondersteuning tijdens de behandeling.
Rust
Na 6 weken chemoradiatie heeft u 4 weken rust.
Afspraken tijdens de rustweken
- MRI-scan. Deze MRI-scan is bedoeld om de uitgangssituatie vast te leggen voor de rest van de behandeling. Op deze MRI-scan kunnen wij meestal nog niet zien of de behandeling aanslaat.
- Een afspraak met de verpleegkundig specialist/physician assistant om de medicatie, neurologische klachten, vragen en bijwerkingen van de behandeling te bespreken.
- Een afspraak met de neuroloog. De neuroloog bespreekt met u de uitslag van de MRI-scan en eventueel andere vragen.
- Een afspraak met de internist-oncoloog of verpleegkundig specialist medische oncologie voor controle van de bloeduitslagen. U krijgt van hem/haar een recept voor de chemotherapie die volgt na de chemoradiatie (zie Fase 2).
Fase 2: Na de chemoradiatie (postradiatie fase)
In de daarop volgende maanden volgen in principe 6 kuren met alleen chemotherapie tabletten. U neemt gedurende 5 dagen tabletten in en hebt daarna 23 dagen rust. Deze 28 dagen noemen we een kuur. Na de derde en na de zesde kuur maken wij een MRI-scan om te zien wat het effect van de behandeling is.
Tijdens de postradiatie fase hebt u de volgende afspraken:
- Eens in de 4 weken (of op indicatie vaker) met de internist-oncoloog of verpleegkundig specialist. Doel van de afspraak is controle van de bijwerkingen van de chemo-therapie, controle van de bloeduitslagen en ondersteuning tijdens de behandeling.
- Na de derde en zesde kuur chemotherapie met de neuroloog. Hij bespreekt met u de uitslag van de MRI en de behandeling met medicijnen voor epilepsie en andere neurologische klachten.
Het UMC Utrecht vindt veiligheid van de patiënten zeer belangrijk. Om mogelijke risicofactoren in kaart te brengen zullen wij u geregeld verzoeken een aantal vragenlijsten in te vullen. Zoals de lastmeter en het Utrechts Symptoom Dagboek, die wij inzetten om u tijdens uw behandeling zo goed mogelijk te begeleiden. Ook gebruiken wij deze informatie om onderzoek te doen naar de symptoomlast van de diverse behandelingen.
Radiotherapie (bestraling) uitklapper, klik om te openen
Betekenis chemoradiatie: combinatie van chemotherapie en radiotherapie
De radiotherapie duurt 6 weken. U wordt van maandag tot en met vrijdag bestraald op de afdeling Radiotherapie. De bestraling duurt 10 tot 20 minuten.
Afspraken
- U krijgt een afsprakenlijst van de afdeling Radiotherapie. Het is belangrijk dat u deze lijst goed bewaart.
- In het weekend wordt u niet bestraald. Uitzonderingen hierop worden soms gemaakt in periodes rond de feestdagen.
- Voorafgaand aan de start van de radiotherapie wordt een bestralingsmasker aangemeten op de afdeling radiotherapie.
- Het vervoer met de taxi naar de radiotherapie wordt door de meeste zorgverzekeraars vergoed. Wij adviseren u om hierover contact op te nemen met uw zorgverzekering.
Bijwerkingen
Behandeling met radiotherapie van de hersenen kan meerdere bijwerkingen hebben:
- Het haar op uw schedel valt na 2 tot 3 weken gedeeltelijk uit. Deze haaruitval is meestal tijdelijk. Ook kan de hoofdhuid soms rood en schilferig worden. Daarom adviseren wij u onderstaande huidverzorgingsvoorschriften te volgen.
- Veel patiënten worden vermoeider van een behandeling met radiotherapie. De behandeling, de ziekte, maar ook de ziekenhuisbezoeken kosten energie.
- Soms ontstaat er door de bestraling zwelling in uw hersenen omdat er vocht rond de tumor ontstaat. Dit kan hoofdpijn, misselijkheid, braken en toename van neurologische klachten met zich meebrengen. U krijgt medicijnen (dexamethason) voorgeschreven als deze klachten zich voordoen.
- Afhankelijk van de plaats van de tumor kunt u andere klachten krijgen, bijvoorbeeld gehoorsklachten. De radiotherapeut bespreekt deze bijwerkingen met u.
Uw hoofdhuid verzorgen tijdens radiotherapie
- Was en douche met lauwwarm water en gebruik ongeparfumeerde shampoo.
- Dep de bestraalde huid droog (niet wrijven).
- Draag bij direct zonlicht een pet, hoed of sjaal.
- Gebruik geen haarföhn.
Chemotherapie uitklapper, klik om te openen
Betekenis chemoradiatie: combinatie van radiotherapie en chemotherapie
Chemotherapie is de behandeling van kanker met medicijnen die cytostatica worden genoemd. Deze doden tumorcellen direct of remmen de celdeling waardoor tumorcellen uiteindelijk ook doodgaan. Het cytostaticum dat u krijgt heet temozolomide en wordt gegeven in tabletvorm.
Waarvoor wordt chemotherapie met temozolomide gebruikt?
Behandeling met temozolomide is een remmende behandeling. Dit noemen we een palliatieve behandeling. Temozolomide wordt gelijktijdig met bestraling (radiotherapie) gegeven ter versterking van de radiotherapie. In de postradiatiefase slikt u temozolomide met als doel het langdurig remmen van tumorgroei.
Hoe werkt chemotherapie?
Na inname komt temozolomide in het bloed terecht. Via het bloed wordt het door het hele lichaam verspreid en kan het kankercellen vrijwel overal in het lichaam bereiken. Er zijn tientallen verschillende soorten cytostatica. Afhankelijk van de soort kanker kunnen één of een aantal daarvan voor een behandeling worden gebruikt. In uw geval is er gekozen voor temozolomide.
Waarom hebben cytostatica bijwerkingen?
Cytostatica hebben niet alleen invloed op kankercellen, maar ook op gezonde cellen in het lichaam. Vooral snelgroeiende cellen kunnen worden aangetast door cytostatica. Daarom hebben alle cytostatica bijwerkingen die in meer of mindere mate kunnen optreden. Deze bijwerkingen zijn afhankelijk van het gebruikte cytostaticum, maar kunnen ook van persoon tot persoon verschillen.
Het is belangrijk dat u weet hoe u om kunt gaan met de bijwerkingen die veroorzaakt worden door temozolomide. De internist-oncoloog of verpleegkundig specialist bespreekt deze bijwerkingen met u. Er wordt ook verteld hoe u de chemotherapie moet innemen.
Temozolomide kan de volgende bijwerkingen hebben:
- gebrek aan eetlust
- invloed op beenmerg (beenmergsuppressie)
- invloed op vruchtbaarheid
- misselijkheid en braken
- smaakveranderingen
- verminderde stoelgang
- vermoeidheid
- psychische en sociale gevolgen
- gevolgen voor seksualiteit
Innamevoorschriften
Innamevoorschriften chemotherapie temozolomide tijdens chemoradiatie
- U neemt temozolomide een keer per dag in met een glas water, een uur voor de bestraling.
- U mag de capsule niet malen, kauwen of fijn maken.
- Van een uur voor tot een uur na inname van temozolomide mag u niet eten en drinken. U mag wel water drinken en eventuele andere medicijnen innemen.
- In de weekenden, als u niet wordt bestraald, neemt u temozolomide ongeveer op hetzelfde tijdstip in als op de doordeweekse dagen.
- Als u de temozolomide uitbraakt, mag u het niet opnieuw innemen. Belt u in dat geval voor overleg met de internist-oncoloog of verpleegkundig specialist medische oncologie.
- Als u vergeten bent om temozolomide in te nemen, dan kunt u dit alsnog doen binnen twaalf uur van de oorspronkelijke inname-tijd. Zijn er twaalf uur al verstreken? Dan wacht u tot de volgende geplande inname tijd. U voegt geen extra dagen toe aan het oorspronkelijke innameschema!
- Gebruikt u langer dan 4 weken 1,5mg of meer dexamethason per dag en gebruikt u temozolomide? Dan kan het zijn dat u één keer per dag 480 mg cotrimoxazol in moet nemen. Uw arts schrijft hier dan een recept voor. Dit is ter voorkoming van ernstige longontsteking.
- Op de eerste 2 dagen van de behandeling slikt u ondansetron. Dit werkt tegen misselijkheid. Dit geneesmiddel neemt u op de eerste en tweede dag, een uur voor de temozolomide.
- Tijdens de behandeling met temozolomide en radiotherapie adviseren wij u om voorzichtig te zijn met het gebruik van alcohol. Dat wil zeggen: maximaal 1-2 glazen en niet op dagelijkse basis.
- Als u misselijk bent mag u gedurende de gehele behandeling metoclopramide gebruiken.
- Stop het gebruik van Sint-Janskruid en grapefruitsap 2 dagen voor start kuur en het mag 2 dagen na de Temozolomide herstart worden.
- Bewaar temozolomide op een droge plek buiten direct zonlicht en buiten bereik van kinderen.
LET OP: de tijd van de radiotherapie kan per dag verschillen. Uw innameschema hoeft dus ook niet iedere dag hetzelfde te zijn.
Innamevoorschriften chemotherapie temozolomide na de chemoradiatie (postradiatiefase)
- U neemt temozolomide gedurende 5 dagen een keer per dag in. Daarna neemt u 23 dagen geen temozolomide in. Het totaal van 5 dagen temozolomide en 23 dagen geen temozolomide noemen we één kuur. In totaal krijgt u maximaal 6 kuren.
- Wij adviseren u de temozolomide ’s avonds in te nemen voordat u gaat slapen.
- Van 1 uur voor tot 1 uur na inname van temozolomide mag u niet eten en drinken. U mag wel water drinken en eventuele andere medicijnen innemen.
- Als u de temozolomide uitbraakt, mag u het niet opnieuw innemen. Belt u in dit geval voor overleg met de internist-oncoloog of verpleegkundig specialist medische oncologie.
- Op de eerste 2 dagen van de behandeling slikt u ondansetron tegen misselijkheid. U neemt ondansetron op de eerste en tweede dag in, 1 uur voor de temozolomide.
- Gebruikt u langer dan 4 weken 1,5mg of meer dexamethason per dag en gebruikt u temozolomide? Dan kan het zijn dat u 1 keer per dag 480 mg cotrimoxazol in moet nemen. Uw arts schrijft hier dan een recept voor. Dit is ter voorkoming van ernstige longontsteking.
- Tijdens de behandeling met temozolomide adviseren wij u om voorzichtig te zijn met het gebruik van alcohol. Dat wil zeggen: maximaal 1 of 2 glazen en niet op dagelijkse basis.
LET OP: de tijd van de radiotherapie kan per dag verschillen. Uw innameschema hoeft dus ook niet iedere dag hetzelfde te zijn.
Innamevoorschriften medicijnen tegen misselijkheid, braken en harde ontlasting
U krijgt medicijnen mee naar huis die u kunnen helpen tegen de bijwerkingen van de chemotherapie, zoals misselijkheid en braken. Hebt u vragen of werken de medicijnen niet goed genoeg? Neem dan contact op met uw internist-oncoloog of verpleegkundig specialist medische oncologie.
Ondansetron (Zofran®) voorkomt en behandelt misselijkheid en overgeven tijdens en na de chemotherapie.
Voorschrift
U neemt dit geneesmiddel alleen in op de eerste en tweede dag, 1uur voorafgaand aan de temozolomide. Daarna niet meer.
Bij ernstige misselijkheid schrijft de arts soms extra ondansetron voor. Extra ondansetron neemt u alleen na overleg met uw internist-oncoloog of verpleegkundig specialist medische oncologie.
Mogelijke bijwerking(en):
- (Ernstige) verstopping door ontlasting (obstipatie). Gebruik magnesiumhydroxide (zie ook verder) als u merkt dat u meer moeite heeft om ontlasting te krijgen of wanneer u een dag geen ontlasting heeft gehad. U kunt beginnen met 3 keer per dag een tablet van 724 mg magnesiumhydroxide. Als dit onvoldoende effect heeft, kunt u 3 keer per dag 2 tabletten van 724 mg magnesiumhydroxide innemen (maximaal 6 tabletten per dag). Neem contact op met het ziekenhuis als u 2 dagen geen ontlasting heeft gehad.
- Hoofdpijn. U kunt hiervoor 1 of 2 tabletten van 500 mg paracetamol gebruiken (maximaal 8 tabletten per dag).
- Rood gezicht. Deze roodheid trekt vanzelf weer weg.
Metoclopramide (Primperan®) voorkomt en behandelt misselijkheid en overgeven tijdens en na de chemotherapie. Metoclopramide (Primperan®) kunt u als tablet of als zetpil gebruiken.
Voorschrift
Dit geneesmiddel mag u innemen zolang u klachten houdt. Dat is bij iedereen verschillend. U beoordeelt zelf of u dit geneesmiddel nodig heeft en hoe vaak en hoe lang u het gebruikt.
Bij blijvende misselijkheid (en/of overgeven) kunt u het beter 4 keer per dag op vaste tijden innemen.
Dosering: 3 tot 4 keer per dag 1-2 tablet(ten) of zetpillen van 10mg. 15 minuten voor elke maaltijd en voor het slapen gaan. Met een maximum van 60mg per dag.
Mogelijke bijwerking(en):
- Gevoel van onrust in uw lichaam
- Een stijf gevoel in uw tong, mond of kaak
- Sufheid
Als u hier last van heeft, moet u stoppen met de Metoclopramide (Primperan®) en contact opnemen met de internist-oncoloog of verpleegkundig specialist medische oncologie.
Magnesiumhydroxide voorkomt en behandelt verstopping door ontlasting (obstipatie). Dit is een bijwerking van de ondansetron die u op de eerste 2 dagen van de behandeling slikt.
Voorschrift
Dit geneesmiddel mag u innemen zolang u klachten houdt. Dat is bij iedereen verschillend. U beoordeelt zelf of u dit geneesmiddel nodig heeft.
U kunt beginnen met 3 keer per dag een tablet van 724 mg magnesiumhydroxide. Als dit onvoldoende effect heeft, kunt u 3 keer per dag 2 tabletten van 724 mg magnesiumhydroxide innemen (maximaal 6 per dag).
Neem contact op met het ziekenhuis als u 2 dagen geen ontlasting heeft gehad.
Magnesiumhydroxide tabletten hoeft u niet te kauwen.
Mogelijke bijwerking(en)
Diarree - Als u hier last van heeft, kunt u het gebruik van magnesiumhydroxide verminderen of stoppen.
Contact met het behandelteam uitklapper, klik om te openen
Bij welke situaties moet u contact met ons opnemen?
Bij de volgende situaties moet u contact opnemen met het ziekenhuis:
- koorts (38,5°C of hoger of 2 maal 38,0°C met 6 uur tussentijd) en/of koude rillingen bij puntvormige bloedingen in de huid, blauwe plekken, zonder dat u bent gevallen of u hebt gestoten
- aanhoudend bloeden van een wondje (langer dan een half uur)
- een lang aanhoudende bloedneus (langer dan een half uur)
- overmatig vaginaal bloedverlies, versterkte menstruatie
- bloed in ontlasting of urine
- hartkloppingen en duizeligheid
- plotseling optredende kortademigheid, een gevoel van benauwdheid of een snelle ademhaling die u niet kunt corrigeren
- plotseling optredende huiduitslag
- een pijnlijk en branderig gevoel bij het plassen
- het niet normaal worden van de kleur van de urine binnen 48 uur na de behandeling
- pijnlijke plekjes in de mond en moeite met slikken waardoor u niet kunt eten of drinken
- ernstig en aanhoudend braken gedurende 24 uur of langer na toediening van cytostatica
- tekenen van uitdroging: droge mond, droge huid, weinig of niet meer plassen
- donkere urine
- langer dan 24 uur aanhoudende diarree
- diarree in combinatie met braken
- langer dan 24 uur aanhoudende diarree
- diarree in combinatie met braken
- langer dan 4 dagen aanhoudende obstipatie
- tintelingen of doof gevoel in vingertoppen of tenen
- vermindering van kracht en/of een doof gevoel van armen of benen
- griepverschijnselen die in de dagen na toediening van cytostatica niet verbeteren of erger worden
- aanhoudende pijn of een branderig gevoel op de plaats van toediening van cytostatica door beschadiging van de huid en het weefsel onder de huid
- elk ander nieuw verschijnsel waarvan u vermoedt dat het in verband staat met uw behandeling
Voor contact tijdens avond, nacht, weekend en feestdagen geldt:
- U kunt contact opnemen met uw huisarts (de huisartsenpost).
- Indien u chemotherapie ontvangt, neemt u dan contact op met de telefooncentrale van het UMC Utrecht: 088 75 555 55.
Vraag of zij de dienstdoende internist-oncoloog of verpleegkundig specialist medische oncologie oproepen. Zij bellen u dan terug.
Omgaan met bijwerkingen uitklapper, klik om te openen
Bij chemotherapie moet rekening gehouden worden met bijwerkingen. Deze zullen zich vaak voordoen als u thuis bent. Daarom is het extra belangrijk dat u goed op de behandeling en de bijwerkingen bent voorbereid. Het is zeker niet gezegd dat u alle bijwerkingen ook krijgt. Voor de volledigheid hebben we wel alle bijwerkingen beschreven die op uw behandeling van toepassing zouden kunnen zijn.
Uw behandelend internist-oncoloog en verpleegkundig specialist van de dagbehandeling medische oncologie zullen de behandeling en de mogelijke bijwerkingen uitvoerig met u bespreken en ingaan op uw vragen. U en uw naasten kunnen alles wat u verteld is, nog eens nalezen:
- Met welke bijwerkingen moet u rekening houden?
- Moeten personen in uw naaste omgeving speciale maatregelen nemen?
Met welke bijwerkingen moet u rekening houden?
Bij het opstellen van onderstaande lijst zijn alle bijwerkingen genoemd, die regelmatig optreden. Verder zijn ook bijwerkingen opgenomen die minder vaak optreden, maar ernstig kunnen zijn en/of risico’s met zich mee kunnen brengen. Dit houdt zeker niet in dat alle genoemde bijwerkingen zich ook daadwerkelijk zullen voordoen.
Aan de andere kant kunnen er ook bijwerkingen optreden die niet genoemd zijn. Overleg met uw arts of verpleegkundig specialist als u zich afvraagt of een klacht een bijwerking van de behandeling zou kunnen zijn. Het uitblijven van bijwerkingen wil niet zeggen dat de behandeling niet aanslaat.
De bijwerkingen staan grotendeels gerangschikt op alfabetische volgorde. Dit zegt niets over hoe vaak en in welke mate ze voorkomen.
Moeten personen in uw naaste omgeving speciale maatregelen nemen?
Het verzorgen in de thuissituatie van een met cytostatica behandelde patiënt wordt van een dusdanige incidentele aard beschouwd dat dit geen gevaar oplevert voor de naaste omgeving. Ook voor lichamelijk contact, het gemeenschappelijk gebruik van huishoudelijke materialen, sanitaire ruimten, bestek of servies zijn er geen aanwijzingen voor enig risico. Gebruik van condooms is alleen noodzakelijk voor anticonceptie, niet omdat de partner via seksueel contact zou kunnen worden blootgesteld aan cytostatica.
Bijwerkingen van de behandeling
Gebrek aan eetlust
Gebrek aan eetlust is een veelvoorkomende klacht bij patiënten met kanker. Behandeling met cytostatica kan de eetlust nog verder remmen. Het is van groot belang om ondanks het gebrek aan eetlust voldoende voedingsstoffen binnen te krijgen. Dit om vermagering, een verminderde conditie, uitputting en een verminderde afweer zoveel mogelijk te voorkomen.
Gebrek aan eetlust kan direct optreden bij aanvang van de behandeling, neemt af na ongeveer 10 dagen, maar kan weer toenemen bij de volgende kuur.
- Probeer het normale eetpatroon (3 hoofdmaaltijden) zoveel mogelijk aan te houden. Eet, als dit niet lukt, op andere tijdstippen wanneer u wel eetlust heeft.
- Gebruik verdeeld over de dag meerdere kleine(re) maaltijden, tussendoortjes of snacks.
- Eet wat u lekker vindt.
- Houd rekening met voorkeuren en aversies: eet niet wat u bij voorbaat al tegenstaat. Vervang voedingsmiddelen die u tegenstaan door voedingsmiddelen die u wel kunt eten. Neem bijvoorbeeld in plaats van brood vervangingen zoals beschuit, knäckebröd, croissants, krentenbrood, suikerbrood, harde of zachte bolletjes of een tosti.
- Als de warme maaltijd u tegenstaat, kan deze vervangen worden door een broodmaaltijd, een salade met vis of kaas of een maaltijdsoep.
- Koude voedingsmiddelen worden soms beter verdragen dan warme. Probeer bijvoorbeeld koud vlees in plaats van warm vlees.
- Als vlees niet verdragen wordt zijn ei, kip, vis en vegetarische vervangingen een goed alternatief.
- Het is belangrijk dat u voldoende drinkt (minimaal 2 liter per dag). De nieren kunnen dan de afvalstoffen van de cytostatica beter uitscheiden.
- Forceer het eten niet tijdens de kuur, probeer na de kuur weer extra te eten.
- Indien u langer dan een week minder kunt eten dan gewoonlijk, gebruik dan zo mogelijk een energierijke voeding.
- Bespreek deze adviezen met uw huisgenoten.
- Bespreek gebrek aan eetlust met uw medisch specialist of verpleegkundige, zeker als dit gepaard gaat met gewichtsverlies.
- www.kanker.nl
- www.voedingenkankerinfo.nl
Invloed op beenmerg (beenmergsuppressie)
Cytostatica hebben invloed op cellen die zich snel delen. Kankercellen zijn sneldelende cellen, maar de bloedcellen die in het beenmerg worden aangemaakt zijn dat ook. De aanmaak van deze cellen wordt geremd door cytostatica. Dit uit zich in een tekort aan de verschillende bloedcellen.
Meestal zult u weinig van dit tekort merken. Wij zullen uw bloed geregeld hierop controleren. Het is belangrijk dat u goed weet welke signalen om aandacht vragen.
Leucopenie is een tekort aan witte bloedcellen (leucocyten). De witte bloedcellen zijn verantwoordelijk voor de afweer. Ze bieden bescherming tegen allerlei vormen van infecties. Door een verminderd aantal witte bloedcellen neemt de afweer af. Hierdoor kunnen eerder infecties optreden die bovendien vaak heftiger verlopen dan infecties bij mensen met een normale afweer.
Een infectie komt meestal tot uiting in de vorm van koorts met een temperatuur van 38,5° C of hoger, al dan niet in combinatie met koude rillingen. Tegelijkertijd kunnen (afhankelijk van de plaats van de infectie) de volgende klachten ontstaan:
- hoesten, vaak met opgeven van slijm
- pijn bij het plassen, vaker plassen dan normaal, troebele urine
- pijnlijke plekken in de mond of pijn bij het slikken
- ontsteking van het bloedvat waarin het infuus is ingebracht (de plek is rood, warm, gezwollen en pijnlijk)
- buikpijn en/of diarree
Trombopenie is een tekort aan bloedplaatjes (trombocyten). Omdat de bloedplaatjes een rol spelen bij de stolling bestaat er in de periode dat het aantal bloedplaatjes laag is, een verhoogde kans op spontane bloedingen. Ook blijven wondjes langer bloeden. Spontaan bloedverlies zal het eerste optreden op de volgende plaatsen:
- neus (bloedneus)
- mond (bloedend tandvlees)
- de huid, in de vorm van puntvormige bloedingen of blauwe plekken
Minder vaak voorkomend:
- slokdarm of maag (bloed bij braaksel)
- urinewegen (bloed bij urine)
- darmen (bloed bij ontlasting)
- baarmoeder (vaginaal bloedverlies, versterkte menstruatie)
Anemie (bloedarmoede) is een tekort aan rode bloedcellen (erytrocyten). De rode bloedcellen transporteren zuurstof door het lichaam.
De klachten die door anemie kunnen worden veroorzaakt zijn:
- lusteloosheid en vermoeidheid, zelfs als u heel weinig heeft gedaan
- bleekheid
Naarmate de anemie ernstiger wordt, kunnen ook ontstaan:
- duizeligheid
- hartkloppingen
- kortademigheid
- kouwelijkheid
- slaapproblemen
Tijdens elk polikliniekbezoek en voor iedere volgende kuur worden de aantallen witte bloedcellen, rode bloedcellen en bloedplaatjes in het bloed gecontroleerd.
Een tekort aan bloedcellen door invloed van cytostatica op het beenmerg kan gevolgen hebben voor het verloop van de behandeling. U kunt hierbij denken aan uitstel van de kuur, vermindering van de dosis cytostaticum, keuze voor een ander cytostaticum of toediening van middelen die de aanmaak van witte bloedcellen bevorderen.
Wanneer het aantal rode bloedcellen of bloedplaatjes veel te laag is, worden deze zo nodig per infuus toegediend. Een tekort aan witte bloedcellen kan niet per infuus worden aangevuld.
Leucopenie: Soms houdt leucopenie enkele weken aan.
Trombopenie: Soms houdt trombopenie enkele weken aan.
Anemie: Anemie ontstaat geleidelijk. Na beëindiging van de behandeling treedt geleidelijk herstel op.
Het is belangrijk te weten dat veel of weinig rusten, het volgen van een dieet of het gebruik van ijzer- of vitaminetabletten geen invloed heeft op een sneller herstel van het aantal bloedcellen. Houd bij tandartsbezoek rekening met een verhoogde kans op infecties en bloedingen door invloed op het beenmerg. Informeer de tandarts hierover.
Bij leucopenie:
- Probeer infectiebronnen zoveel mogelijk te vermijden. Denk hierbij aan gezinsleden met verkoudheid of griep en kinderen met kinderziekten.
- Om infecties te voorkomen zijn goede huid- en mondverzorging en algemene hygiënische maatregelen van belang. Denk hierbij aan een goede verzorging van wondjes evenals aan het wassen en drogen van handen bij de bereiding van voedsel en na toiletbezoek.
- Mocht u last krijgen van eerdergenoemde klachten die wijzen op een infectie (zie omschrijving), meet dan uw temperatuur en neem bij een temperatuur van 38,5° C of hoger of tweemaal een temperatuur tussen de 38 en 38,5°C met een tussentijd van 6 uur altijd (ook ‘s nachts of in het weekend) contact op met uw medisch specialist of verpleegkundig specialist. In die situatie zult u meestal gevraagd worden om naar het ziekenhuis te komen om de situatie te beoordelen en te kijken of er sprake is van een leucopenie.
Bij trombopenie:
- Om bloedingen te voorkomen is het belangrijk dat uw huid en slijmvliezen intact blijven. Neem daarom de volgende aandachtspunten in acht:
1. probeer stoten en vallen te voorkomen (houd daarmee rekening bij sporten)
2. gebruik een zachte tandenborstel
3. overweeg uw gebitsprothese ’s nachts niet te dragen
4. probeer obstipatie te voorkomen. - Gebruik pijnstillers (met uitzondering van paracetamol) alleen maar in overleg met uw medisch specialist. Sommige pijnstillers (bijvoorbeeld aspirine, ibuprofen en diclofenac) beïnvloeden de functie van de bloedplaatjes en verhogen het risico op bloeden.
- Druk wondjes een tijdje (een minuut) stevig dicht.
- Bij vrouwen die nog menstrueren zal soms de menstruatie met medicijnen onderdrukt worden om veel bloedverlies te voorkomen.
- Mocht u last krijgen van eerdergenoemde klachten die wijzen op bloedverlies (zie omschrijving), meld dit dan aan uw medisch specialist of verpleegkundige. Bij ernstige of aanhoudende bloedingen altijd (ook ‘s nachts of in het weekend) contact op met uw medisch specialist of verpleegkundig specialist. In die situatie zult u meestal gevraagd worden om naar het ziekenhuis te komen om de situatie te beoordelen en te kijken of er sprake is van een trombopenie.
Bij anemie:
- Mocht u last krijgen van eerdergenoemde klachten die wijzen op bloedarmoede (zie omschrijving), meld dit dan aan uw medisch specialist of verpleegkundig specialist. In dat geval kan een bloedtransfusie worden overwogen.
Neem contact op met uw medisch specialist in de volgende situaties:
- koorts (38,5° C of hoger, of tweemaal 38,0° C met een tussentijd van 6 uur), en/of koude rillingen, al dan niet in combinatie met eerder genoemde klachten (zie omschrijving leucopenie)
- puntvormige bloedingen in de huid, blauwe plekken zonder dat u bent gevallen of u hebt gestoten
- aanhoudend bloeden van een wondje (langer dan een half uur) lang
- aanhoudende bloedneus (langer dan een half uur)
- bloed in ontlasting of urine
- overmatig vaginaal bloedverlies, versterkte menstruatie
- hartkloppingen en duizeligheid
Moeten personen in uw naaste omgeving speciale maatregelen nemen?
Het verzorgen in de thuissituatie van een met cytostatica behandelde patiënt wordt van een dusdanige incidentele aard beschouwd dat dit geen gevaar oplevert voor de naaste omgeving. Op grond hiervan worden geen voorzorgsmaatregelen geadviseerd om blootstelling aan cytostatica te voorkomen. Ook voor lichamelijk contact, het gemeenschappelijk gebruik van huishoudelijke materialen, sanitaire ruimten, bestek of servies zijn er geen aanwijzingen voor enig risico. Gebruik van condooms is alleen noodzakelijk voor anticonceptie, niet omdat de partner via seksueel contact zou kunnen worden blootgesteld aan cytostatica.
Invloed op vruchtbaarheid
Behandeling met cytostatica kan zowel bij mannen als bij vrouwen verminderde vruchtbaarheid of onvruchtbaarheid tot gevolg hebben. Bij vrouwen is er een verhoogde kans om vervroegd in de overgang te komen.
Mannen
Een bijwerking van cytostatica is dat het effect heeft op de productie van zaadcellen en op de kwaliteit ervan. Hierdoor neemt het aantal zaadcellen in het sperma af en wordt hun beweeglijkheid verminderd. De kwaliteit van de zaadcellen kan afnemen. Dit is afhankelijk van welk soort cytostaticum wordt gebruikt en van de toegediende dosis.
Vrouwen
Doordat de eierstokken (en hiermee ook de hormoonproductie) worden aangetast door cytostatica, kan een verandering ontstaan in het verloop van de menstruatie. Deze kan onregelmatig worden of geheel wegblijven. Door de verminderde of ontregelde hormoonproductie kunnen overgangsklachten ontstaan zoals opvliegers, nachtelijk zweten, vermoeidheid, gejaagdheid en depressiviteit.
Ook kan er onvruchtbaarheid optreden. De kans op onvruchtbaarheid is afhankelijk van uw leeftijd (hoe jonger, hoe kleiner de kans) en de soort en dosis cytostaticum waarmee u wordt behandeld.
Meer informatie op kanker.nl >
Mannen
De invloed van chemotherapie op de productie en kwaliteit van zaadcellen kan tijdelijk zijn. Het herstel kan maanden tot een jaar vergen. Dit is vast te stellen door analyse van het sperma.
Vrouwen
Afhankelijk van leeftijd, soort cytostatica en eventuele andere behandelingen (bestralingen of operaties) herstelt de normale cyclus zich soms na afronding van de behandeling. Dit kan echter maanden, soms zelfs enige jaren duren. Soms komt de menstruatie helemaal niet meer op gang ten gevolgde van behandeling bestaat er kans op verminderde vruchtbaarheid of zelf onvruchtbaarheid. Als herstel van de menstruatiecyclus uitblijft of het cycluspatroon onregelmatig is, kan er sprake zijn van vervroegde overgang of verminderde vruchtbaarheid.
Er bestaat bij vrouwen de mogelijkheid om na de behandeling met behulp van hormoonbepalingen en een echo van de eierstokken een inschatting te maken van de zogenaamde eicelvoorraad. Dit kan een indruk geven van de kans op blijvende onvruchtbaarheid als er geen herstel van de menstruatiecyclus is na de behandeling.
Ten aanzien van veranderde menstruatie en overgangsverschijnselen bij vrouwen:
- Het is mogelijk dat het bloedverlies tijdens de menstruatie in de periode van behandelen heviger wordt. Uw medisch specialist kan dan een medicijn voorschrijven waardoor de menstruatie stopt.
- Mocht u vragen hebben ten aanzien van de invloed van cytostatica op de menstruatie, neem dan contact op met uw medisch specialist.
- Overleg met uw medisch specialist of het wenselijk en medisch verantwoord is om overgangsklachten met medicijnen te behandelen.
Ten aanzien van mogelijk verminderde vruchtbaarheid of onvruchtbaarheid:
- Voor mannen geldt dat het mogelijk is om sperma in te vriezen om later bij kinderwens (en gebleken onvruchtbaarheid) toch kinderen te kunnen verwekken. Het invriezen van sperma gebeurt voorafgaand aan de start van de behandeling met cytostatica (vaak al op de polikliniek). Uw medisch specialist bespreekt met u de wenselijkheid hiervan.
- Voor vrouwen met (toekomstige) kinderwens zijn er een aantal opties om te proberen de vruchtbaarheid te behouden. De mogelijkheden hangen o.a. van uw leeftijd af, de soort behandeling, die u gaat krijgen en de geschatte kans op schade aan de eierstokken ten gevolge van deze behandeling en de hoeveel tijd die er is voorafgaande aan uw behandeling. Mogelijkheden van behoud van de vruchtbaarheid bestaan uit:
1. Een hormoonbehandeling van de eierstokken met daarna een reageerbuisbevruchting (IVF behandeling) waarbij de ontstane embryo’s (dus eicellen ontstaan na bevruchting met zaadcellen) kunnen worden ingevroren. Hiervoor is een mannelijke partner nodig. Deze embryo’s kunnen later in geval van onvruchtbaarheid worden ontdooid en in de baarmoeder worden teruggeplaatst in de hoop er mee zwanger te worden.
2. Een zelfde hormoonbehandeling maar met het invriezen van eicellen in plaats van embryo’s. Dan is het hebben van een mannelijker partner niet nodig. In de toekomst kunnen deze eicellen worden ontdooid en worden bevrucht met zaad van een toekomstige partner.
3. Het wegnemen van één eierstok middels een kijkoperatie in de buik waarna stukjes eierstokweefsel kunnen worden ingevroren om in de toekomst eventueel weer teruggeplaatst te kunnen worden in de buik in de hoop dat dit weefsel weer gaat functioneren.
Het nadeel van optie 1 en 2 is dat de procedure tijd kost (2-3 weken). Optie 3 is nog experimenteel in Nederland. In geval van (toekomstige) kinderwens is een gesprek met een gespecialiseerd gynaecoloog te adviseren. U kunt dan op grond van goede informatie zelf de juiste afwegingen maken om later geen spijt te krijgen.
- Voor mannen en vrouwen geldt dat het belangrijk is om tijdens de behandeling met chemotherapie en tot 6 maanden na afronding van de behandeling geen zwangerschap tot stand te laten komen. Cytostatica kunnen mogelijk leiden tot miskramen en aangeboren afwijkingen. Bij seksueel contact moet er dus gebruik gemaakt worden van goede anticonceptie, bijv. met behulp van condooms of door gebruik van de pil of een spiraaltje.
- Voor zowel mannen als vrouwen is het ingrijpend om door cytostatica mogelijk onvruchtbaar te worden. Het is daarom belangrijk om vragen of onzekerheden over dit onderwerp te bespreken met uw medisch specialist of verpleegkundig specialist. Voor vrouwen bestaat er de mogelijkheid om voorafgaande aan de behandeling een gesprek te hebben met een gynaecoloog die gespecialiseerd is in vruchtbaarheid en hormonen.
Meer informatie over het onderwerp kanker en vruchtbaarheid kunt u vinden in de brochure “Vruchtbaarheid en kanker” van het Nederlands Netwerk Fertiliteitspreservatie (NNF).
- Meer specifieke informatie over fertiliteitspreservatie is te vinden in de brochures “Fertiliteitspreservatie en kanker”, “Fertiliteitspreservatie en invriezen van embryo’s”, “Fertiliteitspreservatie en invriezen van eicellen” en “Fertiliteitspreservatie en invriezen van eierstokweefsel”
- Zie ook de website: www.nnf-info.nl
Misselijkheid en braken
Cytostatica kunnen misselijkheid en braken veroorzaken door invloed op het maagdarmkanaal en/of door stimulatie van het braakcentrum in de hersenen. Door de misselijkheid kunt u een afkeer hebben van eten en drinken. Misselijkheid en/of braken kunnen gepaard gaan met gebrek aan eetlust, pijn in de maagstreek, buikkrampen en/of dorst.
Het optreden en de duur van misselijkheid en braken zijn afhankelijk van welk soort cytostaticum wordt gebruikt en van de dosis. De mate waarin deze klachten optreden, verschilt van persoon tot persoon, zelfs bij dezelfde kuur. Misselijkheid en braken kunnen direct na de toediening van cytostatica optreden, maar treden soms pas na enkele dagen op. De klachten kunnen een aantal dagen aanhouden.
- Het is belangrijk dat u probeert te blijven eten en drinken (minimaal 2 liter per dag), omdat er anders een kans bestaat op uitdroging, gewichtsverlies en vermindering van weerstand.
- Ter bestrijding van de misselijkheid krijgt u medicijnen. Neem strikt uw geneesmiddelen in tegen misselijkheid en braken, zoals voorgeschreven door uw medisch specialist en zoals toegelicht op de schriftelijke
- informatie die u hierover heeft ontvangen.
- Welke middelen u gebruikt verschilt per kuur en soms ook per persoon. Een deel van deze middelen (vaak ondansetron (Zofran®), soms granisetron (Kytril®), dexamethason en/of aprepitant (Emend®)) gebruikt u volgens een vast schema, ook als u weinig of geen last heeft van misselijkheid of braken. Als u desondanks last houdt van misselijkheid of braken, kunt u naar eigen inzicht meer anti-misselijkheidsmedicatie (meestal metoclopramide (Primperan®) of domperidon (Motilium®)) als tablet of als zetpil gebruiken. Houd het effect van de medicatie bij zodat deze eventueel bijgesteld kan worden.
- Bij de anti-misselijkheids middelen Zofran® en Kytril® kan als bijwerking obstipatie optreden.
- Daarom is het belangrijk dat u voldoende drinkt (minimaal 2 liter per dag). Als uw eetlust het toelaat, kies dan voor een vezelrijke voeding: bruin brood, volkoren producten, groenten en fruit. Indien dit niet kan of onvoldoende resultaat heeft, start u met de inname van laxeermiddelen. U heeft hiervoor een recept (meestal voor magnesiumhydroxide) gekregen.
- Eet op tijdstippen dat u minder misselijk bent.
- Gebruik regelmatig kleine maaltijden, probeer elke 2 uur iets te eten.
- Een lege maag kan ook een misselijk gevoel geven.
- Forceer het eten niet: eet niet meer dan u kunt.
- Laat iemand anders voor u koken, als het enigszins mogelijk is. Vermijd zelf zoveel mogelijk alle etensluchtjes.
- Houd rekening met voorkeuren en aversies.
- Rust na elke maaltijd, maar ga niet helemaal plat liggen.
- Volg opnieuw de gewoonten die u hielpen bij het verminderen van braken en misselijkheid bij vroegere ervaringen zoals (zee)ziekte, stress, zwangerschap.
- Spoel de mond na braken.
- Bespreek gewichtsverlies met uw medisch specialist of verpleegkundige. Uw medisch specialist of verpleegkundige kunnen een consult bij de diëtist aanvragen voor voedingsadvies op maat.
- ernstig en aanhoudend braken gedurende 24 uur of langer nadat cytostatica zijn toegediend
- als u niet meer voldoende kunt drinken
- als u tekenen van uitdroging vertoont: droge mond, droge huid, weinig of niet meer plassen, donkere urine.
- brochure ‘Goede voeding bij kanker’ (KWF)
Smaakveranderingen
Cytostatica kunnen een verandering in smaak veroorzaken. Eten dat u lekker vond smaakt opeens niet meer. Smaakveranderingen kunnen zich op verschillende manieren uiten. Meestal is er sprake van smaakverlies, smaakverandering of een vieze smaak die alles overheerst.
Sommige cytostatica geven zelf een vieze smaak.
Smaakveranderingen kunnen beginnen bij aanvang van de behandeling. Soms verdwijnen ze sinds een paar dagen tot een week, soms houden de klachten langer aan. De klachten nemen geleidelijk af na beëindiging van de behandeling. De mate waarin herstel plaatsvindt, wisselt per persoon.
- Wissel de smaken zout, zuur en zoet af om te ontdekken welke smaak het beste bevalt.
- Gebruik zoveel mogelijk voedingsmiddelen met een sterk uitkomende smaak: pittige, gekruide gerechten (tenzij uw mond pijnlijk is).
- Varieer met voedingsmiddelen: probeer ook producten die voorheen niet lekker werden gevonden.
- Gebruik extra suiker, zout en kruiden om smaakverlies te compenseren.
- Gebruik smaakmakers als mosterd, ketchup, mayonaise, augurkjes of zilveruitjes.
- Probeer ondanks de smaakveranderingen goed te blijven eten.
- Zorg voor een goede mondhygiëne, een schone mond bevordert de smaak.
Meer informatie over dit onderwerp vindt u in onderstaande brochures:
- Brochure ‘Goede voeding bij kanker’ (KWF)
Verminderde stoelgang
Bij patiënten die behandeld worden met chemotherapie kan een verandering ontstaan in het gebruikelijke ontlastingspatroon.
Oorzaken kunnen zijn:
- verandering van leefstijl ( bijvoorbeeld door minder beweging, minder drinken en verandering van voeding)
- medicatie (sommige medicijnen tegen de misselijkheid, bijvoorbeeld ondansetron, hebben als bijwerking obstipatie)
- als specifieke bijwerking van sommige cytostatica, die invloed kunnen hebben op het autonome zenuwstelsel
Een of meer van bovengenoemde oorzaken gelden voor de meeste patiënten die behandeld worden met chemotherapie. Daarom krijgen alle patiënten informatie over dit onderwerp. Mocht geen ervan op u van toepassing zijn, dan heeft u geen verhoogd risico op obstipatie.
Signalen die kunnen duiden op obstipatie zijn:
- harde, droge ontlasting waardoor het ontlasten soms pijnlijk is.
- minder vaak naar het toilet kunnen/moeten dan u gewend bent.
- moeite met het ontlasten, lange toiletduur, moeten persen om te kunnen ontlasten.
Gedurende de hele behandeling bestaat de kans op obstipatie. Bij gebruik van medicatie die obstipatie als bijwerking heeft, verdwijnen de klachten binnen een paar dagen nadat deze medicatie wordt gestart.
- Zorg (indien haalbaar) voor voldoende lichaamsbeweging, voldoende vochtinname (1,5-2 liter per dag) en voor een gezonde, gevarieerde en vezelrijke voeding.
- Mocht u bij eerdere kuren obstipatie klachten gekregen hebben na gebruik van ondansetron, start dan eerder met de laxeermiddelen die de arts u heeft voorgeschreven.
- Overleg met uw arts of met de verpleegkundig specialist als ondanks bovengenoemde maatregelen u last blijft houden van obstipatie.
Vermoeidheid
Veel patiënten hebben voor, tijdens en/of na de behandeling met cytostatica last van vermoeidheid en een gebrek aan energie. Het gaat hier soms om ernstige en abnormale vermoeidheid die door rusten niet verdwijnt. De vermoeidheid kan gepaard gaan met:
- onvermogen tot lichamelijke inspanning
- gevoelens van uitputting
- veel slapen
- gebrek aan belangstelling voor de omgeving
- prikkelbaarheid
- verminderde concentratie en moeite met onthouden
- stemmingswisselingen en depressiviteit.
Vermoeidheid tijdens chemotherapie wordt vaak mede veroorzaakt door andere factoren, zoals:
- de ziekte zelf
- een tekort aan voedingsstoffen
- klachten die onvoldoende onder controle zijn, zoals bijv. pijn, kortademigheid of misselijkheid
- bloedarmoede
- slecht functionerende organen, zoals bijv. lever, nier of hart
- steeds terugkerende opnames, die veel energie vragen
- slaapproblemen
- emotionele factoren.
Vermoeidheid treedt over het algemeen enkele dagen na de kuur op. Daarna nemen de klachten af tot aan de volgende kuur. De vermoeidheid kan bij iedere volgende kuur geleidelijk toenemen. Meestal verdwijnt de vermoeidheid geleidelijk na het staken van de chemotherapie, maar soms kan deze nog langdurig blijven bestaan.
- Het is belangrijk dat u klachten van vermoeidheid aangeeft bij uw arts of verpleegkundige. Zij kunnen u helpen met het zoeken naar de oorzaak van de vermoeidheid. Soms is er medisch iets aan te doen, bijvoorbeeld een bloedtransfusie bij bloedarmoede. Daarnaast kan gesproken worden over aanpassingen van dagelijkse activiteiten, rust/slaap en voeding.
- Het is belangrijk dat u met uw partner, familie en/of vrienden praat over uw vermoeidheid. Het biedt hen de gelegenheid u te helpen met de dagelijkse activiteiten en mee te denken over het omgaan met de gevolgen van gebrek aan energie.
- Probeer uw activiteiten zoveel mogelijk aan te passen aan uw conditie. Verdeel activiteiten en voer ze in fasen uit. Neem tussendoor rust en ga niet te lang achter elkaar door. Stel prioriteiten, besteed uw energie alleen aan belangrijke zaken.
- Lichamelijke inspanning en training kunnen helpen om uw vermoeidheid te verminderen. Er zijn specifieke trainingsprogramma’s voor mensen met kanker. Overleg hierover met uw arts of verpleegkundig specialist. Neem desgewenst contact op met een fysiotherapeut, die gespecialiseerd is in de begeleiding van mensen met kanker.
- Streef naar een zo goed mogelijke voedingstoestand. Eet en drink regelmatig, verdeeld over de dag. Wanneer dit problemen oplevert, meld dit dan aan uw arts of verpleegkundig specialist. Zij kunnen u eventueel verwijzen naar een diëtist. Maak thuis eventueel gebruik van kant-en-klaar maaltijden, of vraag of iemand u kunt helpen bij het koken.
- Heeft u problemen met slapen, meld dit dan aan uw arts of verpleegkundig specialist. Zij helpen u bij het zoeken naar de oorzaak van de slaapproblemen en naar oplossingen.
Er zijn hulpmiddelen verkrijgbaar die u kunnen ondersteunen bij bepaalde activiteiten zodat deze minder energie kosten. Deze hulpmiddelen zijn te koop of te huur bij de thuiszorgwinkels.
Het kan zinvol zijn om in een dagboek bij te houden wanneer vermoeidheid ontstaat. U krijgt daardoor meer inzicht in het verloop van de vermoeidheid waardoor u beter in staat bent prioriteiten te stellen, activiteiten goed voor te bereiden, hulp van anderen te vragen en energie te bewaren voor plezierige dingen. U kunt dit ook bespreken met uw verpleegkundige.
Streef naar zoveel mogelijk ontspanning, Dit kan door te rusten, maar bijvoorbeeld ook door activiteiten te ondernemen waar u plezier aan beleeft bijvoorbeeld lezen, luisteren naar muziek, wandelen in de natuur.
Bespreek met uw verpleegkundige de mogelijkheden op het gebied van ontspanningstechnieken zoals massage en ontspanningsoefeningen als u daar behoefte aan heeft.
Het kan helpen om ervaringen uit te wisselen met lotgenoten. Mocht u hieraan behoefte hebben, neemt u dan contact op met de Nederlandse Federatie van Kankerpatiëntenorganisaties.
Meer informatie over vermoeidheid bij behandeling met cytostatica kunt u vinden in de volgende uitgaven en websites:
- Vermoeidheid na kanker (KWF brochure)
- Help, ik ben zo moe! Kanker en Vermoeidheid (Janssen – Cilag B.V.)
- Tegenkracht Stichting Kanker en Sport: www.tegenkracht.nl
- Nederlandse Federatie van Kankerpatiëntenorganisaties: vermoeidheid op www.nfk.nl
- Minder moe bij kanker (Helen Dowling Instituut)
Psychische en sociale gevolgen
Uw ziekte en de behandeling ervan kunnen uw leven ingrijpend veranderen. Dit geldt voor u, maar ook voor alle betrokkenen rondom u. Iedereen zal zich opnieuw moeten instellen op deze veranderde levenssituatie. U en uw naasten kunnen met de volgende gevoelens en vragen te maken krijgen:
Angst en verdriet treden tijdens de behandeling veelal het meest op de voorgrond, mede veroorzaakt door onzekerheid over het verloop van de behandeling (zal ik beter worden? Welke lichamelijke effecten brengt deze met zich mee?) en over de toekomst van u en uw naasten.
Het kan zijn dat u minder grip krijgt op uw eigen leven. Rollen, activiteiten en werkzaamheden die u gewoonlijk deed, kunnen voor korte of langere tijd veranderen of wegvallen. Dit kan tevens uw gevoel van eigenwaarde aantasten. Ook kunt u zich zorgen maken over thuis, werk, financiën, enzovoorts.
Moeheid, pijn en concentratieverlies kunnen tijdelijk uw lichamelijk en geestelijk functioneren verstoren. Dit kan leiden tot gevoelens van neerslachtigheid (depressiviteit).
Veel patiënten ervaren in de periode van ziekte en behandeling een toegenomen afhankelijkheid van artsen, verpleegkundigen, partner en naasten. Het kan helpen om dit tegenover deze mensen uit te spreken, om het gevoel minder beladen te maken.
Sommige patiënten hebben last van schuldgevoel, omdat ze hun omgeving veel zorg en overlast bezorgen en taken aan anderen moeten overdragen. Het kan u opluchten dit schuldgevoel uit te spreken tegenover uw naasten.
Uw behandeling in het ziekenhuis vraagt van u de nodige aanpassing. In deze onbekende omgeving met medische taal en gebruiken zult u zich misschien niet altijd op uw gemak voelen. U zult op bepaalde momenten beslissingen moeten nemen. Dit kan een gevoel van stress geven. Vraag uw behandelaars en de verpleegkundigen om begrijpelijke uitleg en aandacht, wanneer u daaraan behoefte hebt.
Uw uiterlijk verandert misschien, bijvoorbeeld door haarverlies, een veranderde huidskleur, gewichtstoename of juist -afname. Dit kan u onzeker maken of u het gevoel geven dat u niet meer de persoon bent die u was, of dat u er niet meer aantrekkelijk uitziet. Misschien hebt u de neiging intimiteit en aandacht voor uw naasten te vermijden. Deze kunnen echter juist in deze periode van groot belang zijn (www.lookgoodfeelbetter.nl).
Uw situatie kan levens- en zingevingvragen oproepen bij u en uw naasten. Het kan helpen deze vragen te delen en desgewenst hulp in te roepen van uw eigen pastor of de geestelijk verzorger uit het ziekenhuis, uw (huis)arts of een verpleegkundige.
Uw ziekte en behandeling kunnen ook bij de mensen in uw directe omgeving alles ‘op zijn kop zetten’. Er kunnen spanningen ontstaan die er tevoren niet waren. Misschien is bezoek bang om bij u langs te komen. Contacten met vrienden of familie kunnen tegenvallen of juist intensiever worden.
Als u als partner deze informatie leest: wij beseffen dat ook uw leven in deze situatie extra onder druk kan staan. Naast uw eigen zorgen en onzekerheid over de ziekte van uw partner en over de toekomst kan het leven extra druk zijn. De ziekenhuisbezoeken en de organisatie van het leven thuis geven u misschien het gevoel dat u geleefd wordt. Vaak moet u steeds maar weer hetzelfde verhaal vertellen aan mensen die vragen hoe het met uw partner gaat. Het is daarom voor u belangrijk om voor voldoende rust en ontspanning te zorgen en waar mogelijk taken te delegeren en anderen in te schakelen.
Ook is het aan te raden met elkaar in gesprek te blijven over de zorgen en gevoelens die er bij u beiden leven, zodat u elkaar wellicht kunt ondersteunen in deze situatie.
Wanneer u kinderen hebt, zullen deze op hun eigen manier reageren op uw ziekte en behandeling. Misschien vraagt u zich af wat u hen wel of niet vertelt. De reactie van kinderen op situaties als deze is uiteraard afhankelijk van leeftijd en karakter van het kind. In de meeste gevallen is het goed ze te betrekken in wat er aan de hand is. Aarzel niet om vragen rond kinderen aan de orde te stellen in gesprekken met uw behandelend arts of de oncologieverpleegkundige.
Voor verdere informatie en ondersteuning kunt u ook terecht bij www.kankerspoken.nl. Deze website is bedoeld voor kinderen in diverse leeftijdsgroepen. Zij kunnen contact leggen met lotgenoten. De reacties van de kinderen en jongeren worden door een psycholoog in de gaten gehouden. Via de site van kankerspoken kunt u de DVD ‘Halte Kanker – als een van de ouders kanker heeft’ bestellen. Deze DVD is bedoeld voor jongeren van 12- 19 jaar.
KWF Kankerbestrijding heeft een brochure ‘Kanker en hoe moet het nu met mijn kinderen’. Ook het Helen Dowling Instituut biedt begeleiding in dit opzicht. Kijk voor meer informatie op www.hdi.nl. Op de site www.vokk.nl van de Vereniging voor Ouders, Kinderen en Kanker kunt u de boekjes ‘Chemo Kasper’ over chemotherapie en ‘Radio Robbie’ over radiotherapie aanvragen.
Bespreek ook uw vragen met uw vaste contactpersoon. Zij kan boekjes of informatie uitreiken ter ondersteuning.
Zie ook onze pagina over het kletspakket.
Ziek zijn kost energie. Onderzoek en behandeling kunnen soms volledig uw agenda bepalen. Dat vraagt een andere indeling van uw tijd, die u voorheen aan heel andere dingen kon besteden.
Naast alle zorgen kan deze tijd van ziekte en behandeling gelukkig ook leiden tot het bewuster genieten en het onderscheiden en waarderen van wat belangrijk is.
Onthoud: u staat er niet alleen voor. U zult steun van anderen nodig hebben voor deze behandeling. Het delen van uw angsten en onzekerheden met anderen kan spanningen doen afnemen. Anderen kunnen uw stemmingen gunstig beïnvloeden. Sommige mensen praten het liefst met hun directe naasten, anderen geven de voorkeur aan een hulpverlener of een lotgenoot. Kennis kan onzekerheid en angst verminderen. Als u iets niet begrijpt of u vragen heeft, aarzel niet uw arts of verpleegkundige aan te spreken, totdat u weet wat u weten wilt. Belangrijk hierbij is dat u zoveel mogelijk zelf bepaalt welke voorlichting en ondersteuning u wenst.
- Uw hart luchten helpt. U staat er dan minder alleen voor.
- Durf te praten over gevoelens van angst, onzekerheid en wanhoop.
- Help anderen over de drempel door zelf over uw ziekte te beginnen.
- U hoeft niet alles met iedereen te bespreken, maak keuzes.
- Bedenk dat anderen het vaak goed bedoelen, ook al lijken ze onhandig.
- Bedenk dat mensen om u heen vaak zwijgen uit eigen angst of onzekerheid.
- Probeer contact te houden met uw omgeving. Ga eens langs voor een kop koffie.
Tips voor de omgeving van een patiënt
- Laat uw betrokkenheid merken, ook als u geen woorden hebt.
- Onzekerheid is niet erg, gewoon aanwezig zijn is al voldoende.
- Geef niet ongevraagd adviezen.
- De behoefte om op te peppen kan verkeerd overkomen.
- U hoeft niet álle mogelijke steun te geven.
- De één is goed in woorden, de ander in praktische karweitjes.
Tips voor patiënt en omgeving samen
- Mensen kunnen verschillende verwachtingen van elkaar hebben.
- Realiseert u dat iedereen anders met een crisis omgaat.
- 2 verschillende manieren om met de situatie om te gaan kunnen een relatie onder druk zetten.
- Durf duidelijk te maken wat u wel en niet kunt.
Gevolgen voor seksualiteit
Intimiteit en seksualiteit spelen voor veel mensen een belangrijke rol in hun leven. De diagnose kanker en de behandeling ervan kunnen tijdelijke of blijvende gevolgen hebben op dit gebied. Als u een partner heeft, kan dat ook gevolgen hebben voor hem of haar en voor uw relatie. In dit stuk gaan we kort in op de mogelijke gevolgen van de behandeling voor uw seksualiteit en wat daar eventueel aan gedaan zou kunnen worden.
Voor sommige mensen is seksualiteit een moeilijk bespreekbaar onderwerp. Dat geldt zowel voor patiënten en hun eventuele partners als voor artsen en verpleegkundigen. De praktijk laat dan ook zien dat seksuele problemen nogal eens niet besproken worden. Wij hopen dat onderstaande informatie er toe leidt dat u dit onderwerp bespreekt met uw arts of verpleegkundige als u daar behoefte aan heeft.
Het kan zijn dat de ziekte en de behandeling geen gevolgen hebben voor uw seksualiteit of dat seksualiteit op dit moment geen belangrijke rol (meer) speelt in uw leven. In dat geval is onderstaande tekst voor u niet relevant.
Seksualiteit is een complex samenspel van factoren, waar we gelukkig meestal niet veel over na hoeven te denken. Op het moment dat iemand kanker krijgt en daarvoor behandeld wordt, kunnen verschillende aspecten van seksualiteit veranderen:
- Het gevoel aantrekkelijk te zijn, van man of vrouw te zijn. Dat gevoel kan beschadigd worden, bijvoorbeeld bij de vrouw doordat ze een borst mist of kaal wordt en bij de man doordat hij door de behandeling helemaal geen zin meer heeft in seks.
- Het seksuele functioneren, met als aparte onderdelen ‘zin hebben (libido)’, ‘opgewonden worden’, ‘nat worden (lubricatie)’ of ‘stijf worden (erectie)’ en ‘klaarkomen (orgasme)’. In de gewone situatie verlopen deze onderdelen meestal met plezier en zonder pijn.
- De seksuele relatie. Mensen hebben niet allemaal dezelfde seksuele behoeften, ook niet binnen een relatie. Zo heeft in veel heteroseksuele relaties de man meer behoefte aan seks en de vrouw meer behoefte aan intimiteit en knuffelen. De meeste mensen leren om redelijk goed om te gaan met dat verschil en zo ontstaat in de loop van de jaren een bepaald seksueel evenwicht. Dat evenwicht kan verstoord raken door de ziekte kanker en de behandeling ervan.
Bij kanker kunnen mensen op allerlei manieren te maken krijgen met schade aan die verschillende aspecten van seksualiteit.
Aan de ene kant is de kanker zelf een emotionele aanslag, die bij een deel van de mensen het seksuele leven tijdelijk stillegt. Er zijn overigens ook mensen die juist dán extra veel behoefte hebben aan seksuele intimiteit. Aan de andere kant kunnen de verschillende behandelingen veel schade berokkenen. Eerdere operaties (bijv. een borstamputatie of een stoma) of bestralingen kunnen (grote) gevolgen hebben voor het zelfbeeld en de seksualiteit.
De invloed van de behandeling op de seksualiteit is moeilijk te voorspellen. Het is afhankelijk van het soort middel en van de rol die seksualiteit voor u en uw partner speelt.
Gevolgen van bijwerkingen van de behandeling voor seksualiteit
- Vermoeidheid is een veel voorkomende bijwerking van uw behandeling. Dat kan een reden zijn om minder zin te hebben in vrijen. Er kan in die situatie misschien zó gevrijd worden dat u niets hoeft te doen en alleen maar geniet van wat u wel aankunt. Het is dan belangrijk dat u en uw partner beseffen en accepteren dat voor u vrijen waarschijnlijk ook zonder een orgasme bevredigend kan zijn. Soms is de zin er wel, maar ontbreekt de energie om verder te komen of mee te spelen. Kijk in dat geval eens of u de opbouw van een vrijpartij kunt aanpassen. Laat bijvoorbeeld de partner alle werk doen en geniet daarvan. Daarbij kan het gebruik van hulpmiddelen (bijv. een vibrator) soms helpen. Een andere manier om seksueel met vermoeidheid om te gaan is zoeken naar de tijd dat u het minst vermoeid bent. Vaak is dat in de ochtend.
- Misselijkheid gaat erg slecht samen met vrijen. Gelukkig lukt het in de meeste gevallen om de misselijkheid tijdens of na behandeling grotendeels of soms zelfs geheel te onderdrukken dan wel te voorkomen.
- Effecten op de slijmvliezen kunnen ook van invloed zijn op seksualiteit. Zo kunnen in de mond, de vagina, de voorhuid en de anus zweertjes ontstaan. Dan maakt zoenen, orale seks en seksuele gemeenschap tot een pijnlijke aangelegenheid. Goede verzorging van huid en slijmvliezen is belangrijk om dit zoveel mogelijk te voorkomen. Het slijmvlies van de darm reageert soms met diarree. Ook dat is een situatie die het vrijen bemoeilijkt. Overleg met uw arts of verpleegkundige als bovengenoemde klachten optreden tijdens of na behandeling.
- Sommige middelen (m.n. bepaalde vormen van chemotherapie) kunnen invloed op de zenuwen (neuropathie) hebben met als mogelijke gevolgen pijn, overgevoeligheid, pijn of juist afgenomen gevoeligheid van de huid. Hierdoor kan het plezier van strelen en gestreeld worden wegvallen.
- De behandeling kan schade berokkenen aan de aanmaak van de hormonen die nodig zijn voor goed seksueel functioneren. Dat geldt vooral voor chemotherapie. Soms kan de behandeling tot langdurige of zelfs blijvende schade aan de eierstokken en bijnieren van de vrouw
- leiden en aan de zaadballen en bijnieren van de man. De eierstokken maken oestrogene hormonen. Vrouwen die daar te weinig van hebben, kunnen niet goed zwanger worden en krijgen verschijnselen van de overgang. Zowel bij mannen als bij vrouwen is testosteron nodig voor de zin in vrijen en voor de seksuele opwindbaarheid. Testosteron wordt bij vrouwen aangemaakt in de bijnieren en in de eierstokken en bij mannen vooral in de zaadballen.
Bij vrouwen die tevoren nog niet in de overgang waren kan het effect van de behandeling duidelijk te merken zijn aan de menstruaties die onregelmatig worden of helemaal verdwijnen. Dan is er waarschijnlijk sprake van een tekort aan oestrogene hormonen. Een tekort is er zeker als de eierstokken weggehaald zijn (wat bijvoorbeeld gebeurt bij kanker aan de eierstokken of de baarmoeder) of stilgelegd zijn door bepaalde medicatie. Bij te weinig oestrogene hormonen kan de vagina droog worden en dan kan gemeenschap pijn gaan doen voor zowel de vrouw als de man. Als de vrouw bij een droge vagina toch graag seksuele gemeenschap wil hebben, is het verstandig om een goed glijmiddel te gebruiken. Als desondanks gemeenschap (penetratie) pijn doet, is het beter om helemaal geen gemeenschap te hebben. Dan is het verstandiger om te proberen op andere manieren te vrijen en (als er behoefte aan is) klaar te komen door bevrediging met de hand of met de mond of door zelfbevrediging. Oestrogenen kunnen worden voorgeschreven ter behandeling van bovengenoemde klachten. Bij borstkanker geven we echter geen oestrogenen, omdat oestrogenen de prostaatkankercellen juist doen groeien. Als de eierstokken verwijderd zijn of niet meer functioneren, maakt de vrouw nog maar de helft van het benodigde testosteron aan. De andere helft wordt aangemaakt door de bijnieren en ook die aanmaak kan door de behandeling verminderen.
Bij te weinig testosteron heeft de vrouw vaak geen zin meer in vrijen. Die zin kan overigens wel ontstaan als er een partner is die het seksuele spel aardig speelt en die haar weet te verleiden tot meedoen (want afwezigheid van zin is immers iets heel anders dan tegenzin!). Bij weinig testosteron is de vrouw ook moe en het lukt haar niet meer om echt opgewonden te worden. Bovendien voelen de erogene zones (zoals de borsten en de clitoris) niet meer aan als seksueel (vrouwen zeggen dan soms: ‘het is net dood vlees’). Bij elkaar zorgen die veranderingen er voor dat het de vrouw niet meer goed lukt om een orgasme te krijgen. Vooral bij de vrouw die vóór de behandeling wél gemakkelijk kon klaarkomen, is dat een aanwijzing om te denken aan een testosterontekort. Als dit inderdaad het geval is, dan kan bij veel vormen van kanker dit tekort aan testosteron zonder risico’s worden aangevuld.
Bij de man gaat het alleen om testosteron. Die stof wordt voor 95% aangemaakt in de zaadballen en voor 5% in de bijnieren. Bij onvoldoende testosteron is de man moe. Hij heeft dan geen zin meer in seks vanuit zichzelf (maar kan doorgaans wél zin krijgen en meedoen door de seksuele aandacht van zijn partner). Hij kan ook niet meer echt opgewonden worden. De spontane erecties (‘ochtenderecties’) verdwijnen en bij het vrijen, kan het meer moeite kosten om een erectie te krijgen of te houden. Ook de hoeveelheid zaad vermindert bij te weinig testosteron. Door al die veranderingen kan de man zich weinig man meer voelen. Als er sprake is van een echt testosterontekort kan dat bij de meeste vormen van kanker worden aangevuld. De patiënt zal dan echter eerst wél duidelijk moeten maken dat er op dat seksuele gebied een probleem is. Bij prostaatkanker geven we echter geen testosteron, omdat testosteron de prostaatkankercellen juist doet groeien. Voor een deel van bovengenoemde bijwerkingen geldt dat ze tijdelijk van aard zijn. In dat geval kunt u er ook (noodgedwongen) voor kiezen om de seksuele problemen te accepteren in de hoop en verwachting dat ze weer overgaan als de behandeling is afgesloten.
Als u een partner heeft, vragen ook de behoeften van die partner om aandacht. Seks kan minder prioriteit krijgen omdat andere zaken belangrijker lijken. Seksualiteit kan dan een andere invulling krijgen. Meestal zijn de seksuele behoeften van beide partners binnen een relatie al voor de ziekte niet hetzelfde. De kans op het toenemen van die verschillen wordt veel groter wanneer één van de partners kanker krijgt en ervoor behandeld wordt.
In veel relaties waar ziekte meespeelt, lossen mensen dat probleem op door af te stappen van het traditionele patroon van ‘alles samen en ieder evenveel’. Ze leren dan bijvoorbeeld om samen te knuffelen, waarna de gezonde partner zichzelf kan bevredigen terwijl de ander in zijn of haar armen ligt. In sommige situaties verandert de rol van de partner. Deze krijgt meer zorgtaken, bijvoorbeeld in het huishouden, de zorg voor de kinderen (als u die heeft) en de zorg voor u. Dat kan invloed hebben op de relatie als partner en daarmee op de seksuele relatie. Bovendien kan de partner zelf soms zó moe zijn van alle zorg dat het hele seksuele spel er bij inschiet. Dat leidt niet alleen tot verlies van seksualiteit, maar soms ook tot verlies van intimiteit (en soms tot schuldgevoel bij u). Juist dan kan het heel belangrijk zijn om met woorden en eenvoudige knuffels te zorgen dat de intimiteit niet verloren gaat!
Daarnaast kan de partner ook angst hebben dat de bij de behandeling gebruikte middelen door seksueel contact in zijn of haar lichaam terecht kunnen komen en schade kunnen geven. Dit is niet het geval. Er is dus ook geen reden om bijv. condooms te gebruiken om eventuele schade bij de partner te voorkomen.
Het is niet gemakkelijk om goed om te gaan met seksuele klachten. Alle verschijnselen, zoals vermoeidheid, een veranderd zelfbeeld, minder zin hebben, minder nat worden, minder stijf worden, pijn bij de gemeenschap en/of moeilijk klaarkomen kunnen ertoe leiden dat er minder geïnvesteerd wordt in het vrijen. Als u een partner heeft, is het belangrijk om het daar samen over te hebben en aan te gaan werken.
Als u en/of uw partner seksualiteit als een probleem ervaren en er geen goede oplossing voor kunnen vinden, dan adviseren we u om daar met uw arts (internist-oncoloog of huisarts) of verpleegkundige over te praten. Dat blijken mensen soms moeilijk en gênant te vinden. Dat is ook heel begrijpelijk. Maar: praten over een probleem helpt. Uw arts en verpleegkundige willen daarin graag met u meedenken en zoeken naar een mogelijke oplossing. Soms kan er dan iets gedaan worden, bijvoorbeeld door de medicatie aan te passen of door hormonen bij te geven. Zo nodig kunt u ook verwezen worden naar een seksuoloog voor ondersteuning en advies.
- KW-folder ‘Kanker en seksualiteit’
- www.seksualiteit.nl
- Het themaboekje “Wie denkt er nu aan seks” is verkrijgbaar voor € 2,95 (inclusief verzendkosten) via www.palvooru.nl
Contact uitklapper, klik om te openen
Als u een afspraak wilt maken op de polikliniek neuro-oncologie, dan heeft u eerst een verwijzing nodig van uw huisarts of specialist.
Verhinderd?
Als u verhinderd bent voor een afspraak of onderzoek, geef dit dan zo snel mogelijk door via het telefoonnummer van de polikliniek. U kunt dan een nieuwe afspraak maken met de polikliniekmedewerker. We kunnen afspraken die niet op tijd zijn afgezegd in rekening brengen.
