Deze informatie hoort bij het Patiënten Informatie Dossier (PID) gynaecologische kanker. U krijgt informatie over eierstokkanker en de behandeling. De informatie is een aanvulling op de gesprekken die u met de gynaecoloog hebt. Voor mensen uit uw directe omgeving kan het ook nuttig zijn deze informatie te lezen. Als zij meer over uw ziekte weten, is het vaak makkelijker om er samen over te praten.
Hoe vaak komt eierstokkanker voor?
Gemiddeld krijgen in Nederland per jaar 1400 vrouwen eierstokkanker (Nederlandse kankerregistratie 2023). Eierstokkanker kan op elke leeftijd ontstaan maar komt het meest voor bij vrouwen tussen de 50 en 70 jaar.
Welke soorten eierstokkanker zijn er?
Er zijn verschillende soorten eierstokkanker. Elke soort ontstaat in een ander deel van de eierstok.
De meest voorkomende vorm van eierstokkanker is sereuze kanker. Deze vorm ontstaat in de buitenste laag cellen van de eierstok. Die laag heet het epitheel. Sereuze kanker valt daarom onder de zogenoemde epitheliale tumoren. Naast sereuze kanker zijn er ook zeldzamere vormen van eierstokkanker waarvoor soms een andere behandeling nodig is. Daarom is het belangrijk om precies te weten om welk type eierstokkanker het gaat.
Soms blijkt uit weefselonderzoek dat het om een borderlinetumor gaat. Een borderlinetumor is, zoals de naam al zegt, een tumor op de grens tussen goedaardig en kwaadaardig. Onder de microscoop zien de tumorcellen er kwaadaardig uit, maar meestal gedragen ze zich goedaardig. Daarom is een operatie vaak de enige behandeling die nodig is. In de meeste gevallen zijn patiënten daarna genezen.
Soms komt de borderlinetumor terug. Dan is meestal opnieuw een operatie nodig.
Symptomen uitklapper, klik om te openen
In het begin van de ziekte zijn er vaak geen of nauwelijks klachten. Dat komt doordat de eierstokken los in de buikholte liggen. Hierdoor wordt eierstokkanker vaak pas in een later stadium ontdekt.
Mogelijke klachten zijn:
- vage buikpijn
- een opgeblazen gevoel
- misselijkheid
- verstopping
- vaker plassen dan normaal
- een dikkere buik, soms door extra vocht in de buikholte (ascites)
- extreme vermoeidheid
- gewichtsverlies
Oorzaken uitklapper, klik om te openen
Bij de meeste vrouwen is de oorzaak van eierstokkanker niet bekend. Soms is de ziekte erfelijk. Eierstokkanker komt vaker voor bij vrouwen die geen kinderen hebben gekregen of weinig kinderen hebben gekregen.
Door meerdere zwangerschappen lijkt de kans op eierstokkanker kleiner te worden. Ook het gebruik van de anticonceptiepil verlaagt het risico. Het voorkómen van een eisprong, lijkt dus een beschermende werking te hebben.
Soms komt eierstokkanker vaker voor in één familie. Dat kan toeval zijn. Komt de ziekte bij meerdere familieleden voor, dan kan het gaan om een erfelijke vorm van eierstokkanker. Ook als borstkanker en eierstokkanker beide binnen één familie voorkomen, kan het gaan om erfelijke of familiaire aanleg. Bij 5 tot 10% van de vrouwen met eierstokkanker gaat het om een erfelijke afwijking (BRCA1- of BRCA2-genmutatie).
Daarom adviseren we elke patiënt met de diagnose eierstokkanker (epitheliale), een erfelijkheidsonderzoek te laten doen. Het onderzoek wordt gedaan door een klinisch geneticus. Als u meedoet, melden wij u aan bij de afdeling Medische Genetica.
Onderzoek & diagnose uitklapper, klik om te openen
Met aanvullend onderzoek beoordeelt de gynaecoloog bekijken hoe ver de ziekte zich heeft uitgebreid. Dit is belangrijk om de beste behandeling te kiezen. In een vroeg stadium zit de tumor alleen in één of beide eierstokken. Vaak hebben kankercellen zich dan nog niet verspreid. Toch wordt eierstokkanker regelmatig pas ontdekt als de ziekte zich al heeft uitgebreid. De kankercellen zitten dan meestal in de buikholte. Dit noemen we uitzaaiingen. Naast uitzaaiingen op het buikvlies, zijn er soms ook uitzaaiingen in andere organen. Vanuit de buikholte kunnen kankercellen zich verder verspreiden via de lymfevaten en soms via het bloed. Om precies vast te stellen hoe uitgebreid de ziekte is, is meestal een operatie nodig.
U kunt de volgende onderzoeken krijgen:
- Bloedonderzoek
We onderzoeken uw bloed onder andere op tumormerkstoffen, zoals CA125. Bij ongeveer 80 procent van de vrouwen met eierstokkanker is de waarde van CA125 in het bloed verhoogd. Als de tumor kleiner wordt, daalt de hoeveelheid CA125 in uw bloed. Daarom krijgt u zowel bij de diagnose als tijdens de behandeling bloedonderzoek. Zo controleren we hoe de ziekte zich ontwikkelt en hoe goed de behandeling werkt. - Echografie
Echografie is een onderzoek met geluidsgolven. Deze golven hoort u niet, maar de weerkaatsing, oftewel echo, ervan maakt organen en/of weefsels zichtbaar op een beeldscherm.
Meestal maken we een inwendige (vaginale) echografie. Bij dit onderzoek brengen we de baarmoeder en de eierstokken in beeld en meten we de dikte van het baarmoederslijmvlies.
Soms maken we ook een uitwendige echografie. De geluidsgolven komen via een echokop in uw lichaam. Een echokop noemen we ook wel een transducer. Een transducer is een apparaatje dat contact maakt met uw huid en geluidsgolven uitzendt en ontvangt. Geluidsgolven kunnen zich niet verplaatsen door lucht. Om te voorkomen dat er lucht aanwezig is tussen de transducer en uw huid, brengen we een koude gel aan op uw huid. De gel zorgt ervoor dat de geluidsgolven goed overgebracht worden van en naar uw lichaam. De echolaborant beweegt met de transducer over uw huid. De echobeelden zijn zichtbaar zijn op een beeldscherm. Een echografie is pijnloos en volledig onschadelijk. - Röntgenfoto (X-thorax)
Als dat nodig is, maken we een hartfilmpje en een foto van uw longen. - CT-scan (computer-tamografie)
Met een CT-scan kijken we hoe ver de ziekte zich heeft uitgebreid in uw buik. De afkorting CT betekent Computer Tomografie. Een CT-scan is een onderzoeksmethode waarbij we met röntgenstralen en een computer dunne dwarsdoorsneden oftewel ‘plakjes’ van het onderzoeksgebied maken. Bij een CT-scan werken we met dezelfde röntgenstralen als bij een ‘gewone’ röntgenfoto. Het verschil met een röntgenfoto is dat het apparaat om u heen draait. Hierdoor kunnen we onder andere botten, organen en mogelijke afwijkingen van meerdere kanten bekijken.
Om bloedvaten en organen beter zichtbaar te maken, gebruiken we contrastvloeistof. Deze vloeistof krijgt u via een infuus in uw arm. Bij het inspuiten kunt u door uw hele lichaam een warm gevoel krijgen. Dat gevoel verdwijnt na een paar minuten weer. Na het onderzoek wordt het infuus weer verwijderd. Voordat u contrastvloeistof krijgt, is het belangrijk om te weten of uw nierfunctie goed is. Dit bepalen we met een bloedonderzoek. Dit bloedonderzoek moet u minstens twee uur voor de CT-scan krijgen. - MRI-scan
Soms maken we naast de CT-scan ook een MRI-scan. De afkorting MRI staat voor Magnetic Resonance Imaging, beeldvorming met magnetische resonantie. Dit betekent dat door middel van een zeer sterk magneetveld en radiogolven er doorsnedenfoto's van uw lichaam gemaakt worden. Er wordt dus geen gebruik gemaakt van röntgenstralen.
Tijdens het onderzoek ligt u op een onderzoekstafel in een scanner die aan hoofd- en voeteneinde open is. Als dat nodig is, krijgt u contrastvloeistof om organen, bloedvaten of afwijkingen beter in beeld te brengen. Het is belangrijk dat u tijdens het onderzoek zo stil mogelijk ligt zodat de beelden van optimale kwaliteit zijn. Tijdens het maken van de opnamen hoort u een hard tikkend geluid. Dit is niet schadelijk. U krijgt van de laborant oordoppen in en een koptelefoon om u te beschermen tegen het geluid. U kunt hiermee ook naar de radio luisteren. - Ascitespunctie
Als uw buik dikker is geworden, kan dit komen door een ophoping van vocht in de buikholte. Dit noemen we ascites. Met een echografie kan de arts vaststellen of er vocht in de buik zit. Soms nemen we met een dunne naald wat vocht af. Dit heet een ascitespunctie. Het vocht wordt onder de microscoop onderzocht om te kijken of er kankercellen in zitten. Een ascitespunctie kan ook helpen om klachten te verminderen. Bijvoorbeeld als uw buik erg gespannen of pijnlijk aanvoelt. Voor de punctie verdoven we eerst de huid van uw buik.
Stadiumindeling
Er zijn vier stadia van eierstokkanker:
- Stadium I: de tumor is beperkt tot één of beide eierstok(ken).
- Stadium II: de tumor is doorgegroeid in andere organen in het kleine bekken.
- Stadium III: er zijn uitzaaiingen in de buikholte buiten het kleine bekken.
- Stadium IV: er zijn uitzaaiingen op andere plaatsen in het lichaam, bijvoorbeeld in de longen.
Multidisciplinair overleg
Alle uitslagen worden door een multidisciplinair team besproken. Dit team bestaat onder andere uit de gynaecoloog oncoloog, de radiotherapeut, de medisch oncoloog, de radioloog, de patholoog, de verpleegkundig specialist en/of de oncologie verpleegkundige. Zij geven op basis van de onderzoeksgegevens een behandeladvies, wat daarna zo snel mogelijk met u besproken wordt.
Genetisch onderzoek
Uw arts kan met u bespreken of u genetisch onderzoek wilt laten doen. Dit onderzoek wordt uitgevoerd door een klinisch geneticus. De gynaecoloog neemt de stappen van het onderzoek met u door.
Het onderzoek bestaat uit twee stappen.
Stap 1: onderzoek van het tumorweefsel (Tumor First)
Eerst onderzoeken we het tumorweefsel dat is verkregen bij een biopt of operatie. We kijken daarbij naar veranderingen (mutaties) in bepaalde genen, zoals BRCA1 en BRCA2.
Worden er geen afwijkingen gevonden? Dan is verder erfelijkheidsonderzoek meestal niet nodig. Er zijn dan geen aanwijzingen voor een erfelijke vorm van eierstokkanker.
Stap 2: bloedonderzoek (kiembaanonderzoek)
Wordt er wel een mutatie gevonden in het tumorweefsel? Dan volgt aanvullend bloedonderzoek. Dit heet kiembaanonderzoek.
Als dezelfde mutatie ook in het bloed wordt aangetroffen, is er sprake van een erfelijke aanleg. U krijgt dan een gesprek met de klinisch geneticus. In dit gesprek bespreekt u wat dit kan betekenen voor uw familieleden, zoals kinderen en kleinkinderen.
Behandeling uitklapper, klik om te openen
De behandeling van eierstokkanker hangt af van het stadium de ziekte.
Curatieve behandeling
Een curatieve behandeling is een behandeling die als doel heeft u te genezen. Er zijn verschillende manieren om eierstokkanker te behandelen. Soms gebruiken we één manier, soms een combinatie. Voorbeelden van curatieve behandelingen zijn:
Stadiëringsoperatie
Als uit onderzoeken blijkt dat de ziekte nog beperkt lijkt, maar nog niet duidelijk is of er uitzaaiingen zijn en in welk stadium de ziekte zich bevindt, krijgt u de stadiëringsoperatie. Bij deze operatie maken we een snede van boven de navel tot het schaambeen. Vaak kan deze operatie ook via een laparoscopie worden gedaan. Dat is een kijkoperatie waarbij we gebruik maken van een operatierobot (DaVinci) om ons te helpen.
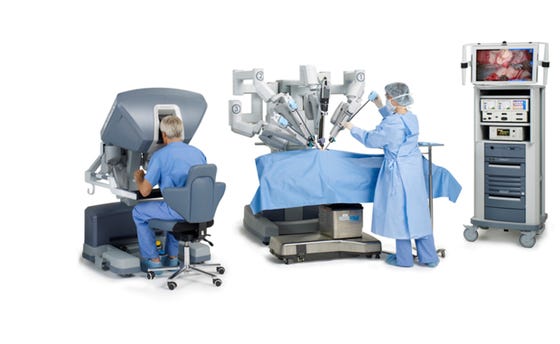
Tijdens de operatie verwijderen we de baarmoeder, beide eierstokken, het lymfeklierweefsel langs de bekkenvaten en de grote lichaamsslagader, en het vetschort dat voor de darmen ligt (het omentum). Op verschillende plaatsen in uw buik nemen we kleine stukjes weefsel (biopsieën) af voor onderzoek.
Voor jonge vrouwen met een kinderwens kan een uitzondering worden gemaakt. Als de ziekte in een vroeg stadium wordt ontdekt, is het soms mogelijk om de baarmoeder en een eierstok te behouden. Na de operatie krijgt u eventueel nog een behandeling met chemotherapie. Dit zijn medicijnen die de celdeling remmen. Deze aanvullende behandeling is nodig als uit het onderzoek blijkt dat de ziekte zich toch verder heeft verspreid.
Debulkingsoperatie
Als er ook buiten de eierstokken duidelijk kankerweefsel aanwezig is, proberen we tijdens de operatie al het afwijkende weefsel te verwijderen. Dit noemen we een debulkingsoperatie. Tijdens deze operatie verwijderen we beide eierstokken, de baarmoeder en het vetschort.
In deze video leggen we uit hoe een operatie bij uitgezaaide eierstokkanker verloopt.
Scan de bovenstaande QR-code met uw telefoon om een animatie over dit onderwerp te bekijken.
Soms is het ook nodig om een deel van de darm of ander orgaan weg te nemen. In dat geval kunt u een (tijdelijk) stoma krijgen. Op plaatsen waar we het tumorweefsel niet volledig kunnen weghalen, proberen we het zo klein mogelijk te maken, tot het een diameter van minder dan één centimeter heeft. Als het niet mogelijk is om voldoende tumorweefsel te verwijderen, heeft een uitgebreide operatie geen zin. Soms weten we dit al vóór de operatie. Soms wordt dit pas tijdens de operatie duidelijk. In dat geval adviseren we eerst chemotherapie om de tumoren te verkleinen. Als de tumoren goed reageren op de chemotherapie, krijgt u meestal alsnog een operatie. Deze vindt vaak plaats na drie chemokuren. Dit noemen we een intervaldebulking. Daarna volgen nog drie chemokuren. Tijdens de intervaldebulking kan zijn dat de buik gespoeld wordt met verwarmde chemotherapie. Dit heet een HIPEC-behandeling.
Ter voorbereiding op de operatie krijgt u een afspraak bij de stomaverpleegkundige. Zij legt uit welke soorten stoma’s er zijn en hoe u een stoma verzorgt. Vlak voor de operatie komt zij bij u op de afdeling om de plaats van het eventuele stoma te bepalen.
Mogelijke complicaties na een stadiëringsoperatie of een debulkingsoperatie
De belangrijkste complicaties na een stadiëringsoperatie of een debulkingsoperatie zijn:
- een blaasontsteking
- een wondinfectie
- een nabloeding
Bij een nabloeding is soms een tweede operatie nodig. Infecties zijn meestal goed te behandelen met antibiotica.
Gevolgen van een stadiëringsoperatie of een debulkingsoperatie
Als u nog niet in de overgang bent, betekent het verwijderen van uw baarmoeder en eierstokken dat uw menstruatie stopt. U kunt dan niet meer zwanger worden. Als u nog een kinderwens hebt, kan dit emotioneel zwaar zijn. Het kan helpen om hierover te praten met uw partner, familie of lotgenoten. Omdat de eierstokken worden verwijderd, kunt u overgangsklachten krijgen als u nog niet in de overgang was. Als u daar last van hebt, bespreek dit dan met uw gynaecoloog. Hij kan u eventueel medicijnen voorschrijven.
Behandeling met chemotherapie
Chemotherapie is de behandeling van kanker met één of meer medicijnen. Deze medicijnen heten cytostatica. Ze doden kankercellen of remmen de celdeling. Daardoor stoppen tumorcellen met groeien en gaan ze uiteindelijk dood. Omdat het effect van één cytostaticum op de groei van kankercellen beperkt is, combineren we vaak meerdere middelen. De meeste cytostatica krijgt u via een infuus. Soms gebeurt dit op één dag, soms op meerdere achtereenvolgende dagen. Meestal vindt de behandeling plaats op de dagbehandeling. Soms is een opname op de verpleegafdeling nodig. Na een kuur volgt meestal een rustperiode van enkele weken. Hoe lang u chemotherapie krijgt, hangt af van verschillende factoren zoals het type kanker dat u hebt en het stadium van uw ziekte. Bij eierstokkanker bestaat het meest gebruikelijke schema uit 6 kuren, die u elke drie weken krijgt op de dagbehandeling. Soms wordt chemotherapie rechtstreeks in de buikholte toegediend via een slangetje. Dit heet intraperitoneale chemotherapie. Het kan ook zijn dat tijdens de operatie de buik gespoeld wordt met verwarmde chemotherapie. Dit heet een HIPEC-behandeling. Als u hiervoor in aanmerking komt, bespreekt uw arts dit met u.
Bijwerkingen
Chemotherapie werkt niet alleen op kankercellen, maar ook op gezonde cellen in het lichaam. Vooral snelgroeiende cellen kunnen worden aangetast. Hierdoor kunt u last krijgen van bijwerkingen krijgen. Niet iedereen krijgt dezelfde bijwerkingen. Ook de ernst verschilt per persoon. De meeste bijwerkingen verdwijnen meestal na afloop van de behandeling.
Mogelijke bijwerkingen zijn:
- misselijkheid en braken
- darmstoornissen
- haaruitval
- vermoeidheid
- bloedarmoede
- een lager aantal witte bloedlichaampjes
- een lager aantal bloedplaatjes
Tijdens de behandeling proberen we bijwerkingen zo veel mogelijk te beperken. Voor uw behandeling wordt u verwezen naar de internist oncoloog. U krijgt dan een uitgebreide toelichting en schriftelijke informatie.
Palliatieve behandeling
Soms is genezing van eierstokkanker niet meer mogelijk. Dat wil niet zeggen dat de behandeling dan stopt. We behandelen dan verder met een nieuw doel: zo lang mogelijk leven met een goede kwaliteit. We noemen dat een palliatieve behandeling. Voorbeelden zijn:
- Palliatieve chemotherapie
- Radiotherapie (bestraling)
- Een palliatieve operatie om (delen van) het tumorweefsel weg te halen
Leven met uitklapper, klik om te openen
Seksualiteit
De behandeling van eierstokkanker kan gevolgen hebben voor uw seksualiteit. Deze gevolgen verschillen van vrouw tot vrouw. Voor sommige vrouwen heeft het verlies van de eierstokken en baarmoeder veel invloed op hun gevoel van vrouw-zijn en hun seksuele beleving. Voor anderen is die invloed minder groot.
Meer informatie over de gevolgen van de behandelingen voor uw seksualiteit kunt u lezen in hoofdstuk 5 van het Patiënten Informatie Dossier (PID).
Lymfoedeem
Soms werkt het lymfestelsel minder goed. Hierdoor kan lymfevocht zich ophopen in het lichaam en ontstaat er zwelling. Dit noemen we lymfoedeem. Lymfoedeem kan ontstaan na de behandeling van gynaecologische kanker, bijvoorbeeld als lymfeklieren zijn verwijderd of bestraald.
Op de website Olijf.nl leest u meer over lymfoedeem.
Geneeskansen
Na een behandeling voor kanker wordt vaak gesproken over een periode van vijf jaar. Als iemand vijf jaar ziektevrij is, is de kans groot dat de ziekte wegblijft. Toch is het moeilijk om precies te zeggen wanneer iemand volledig is genezen. Wel geldt: hoe langer u ziektevrij bent, hoe kleiner de kans dat de ziekte terugkomt. We spreken van een complete remissie als er na de behandeling geen tekenen van ziekte zijn. Dit betekent dat de kanker dan niet meer aantoonbaar is. Er is dan nog wel een kans dat de ziekte terugkomt.
Als de ziekte terugkomt, dan noemen we dat een recidief. Een recidief kan opnieuw worden behandeld. Het doel van de behandeling is dan om de ziekte zo lang mogelijk onder controle te houden. Een blijvende genezing is een recidief meestal niet mogelijk.
Eierstokkanker geeft in het begin vaak weinig klachten. Daardoor wordt de ziekte vaak pas in een later stadium ontdekt. De kans op genezing is groter als de ziekte in een vroeg stadium wordt gevonden.
De zogenaamde vijfjaarsoverleving verschilt sterk per stadium en per type tumor. Van alle vrouwen met eierstokkanker geneest ongeveer 35 procent. Als de ziekte in een heel vroeg stadium wordt ontdekt, is de kans op genezing groter. Ongeveer 50 procent van de vrouwen die chemotherapie krijgen, bereikt een complete remissie. Ongeveer de helft van deze vrouwen is langer dan vijf jaar ziektevrij.
Wat u voor uw eigen toekomst mag verwachten, bespreekt u het beste met uw behandelend gynaecoloog en medisch oncoloog. Cijfers en percentages gaan over grote groepen patiënten. Ze zeggen niet altijd iets over uw persoonlijke situatie.
Zorgkosten uitklapper, klik om te openen
Meer over zorgkostenContact uitklapper, klik om te openen
Hebt u vragen over uw afspraak of behandeling?
Polikliniek Gynaecologische oncologie
De polikliniek is op werkdagen bereikbaar van 8.00 tot 17.00 uur.
